Punción lumbar
| Punción lumbar | |
|---|---|
| Intervención | |

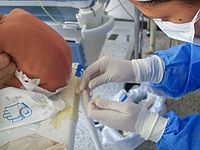
Punción lumbar en posición sentada. Los remolinos de color marrón rojizo en la espalda del paciente son tintura de yodo (un antiséptico).
|
|
| ICD-9-CM | 03.31 |
| Malla | D013129 |
| eMedicine | 80773 |
A lumbar punción (o LPy coloquialmente conocida como un punción raquídea) es un diagnóstico y a veces terapéutico procedimiento médico. Para el diagnóstico se utiliza para recoger líquido cefalorraquídeo (CSF) para confirmar o excluir condiciones tales como meningitis y hemorragia subaracnoidea y puede ser utilizado en el diagnóstico de otras condiciones. Terapéutico puede ser utilizado para reducir la creciente presión intracraneal. En algunas circunstancias, la punción lumbar no puede realizarse con seguridad (por ejemplo un tendencia de la sangría severa). Se le considera como un procedimiento seguro, pero dolor de cabeza posterior a la punción dural es común.
El procedimiento se realiza generalmente bajo anestesia local y técnica aséptica. Se utiliza una aguja para el acceso al espacio subaracnoideo y el fluido recogido. Líquido puede ser enviado para Bioquímica, microbiológicos, y citológico Análisis.
Punción lumbar introdujo por primera vez en 1891 por el médico alemán Heinrich Quincke.
Contenido
- 1 Indicaciones
- 1.1 Diagnóstico
- 1.2 Terapéutico
- 1.3 Contraindicaciones
- 2 Mecanismo
- 3 Procedimiento
- 4 Interpretación
- 4.1 Determinación de la presión
- 4.2 Recuento de células
- 4.3 Microbiología
- 4.4 Química
- 5 Efectos adversos
- 6 Historia
- 7 Referencias
- 8 Enlaces externos
Indicaciones
Las indicaciones de la punción lumbar pueden ser diagnósticos[1][2] o terapéuticos.[1]
Diagnóstico
Las indicaciones diagnósticos principales de punción lumbar es para la colección de líquido cefalorraquídeo (CSF) y su evaluación para excluir infecciosa,[1][3] inflamatoria[1] y enfermedades neoplásicas[1] que afectan el sistema nervioso central. El propósito más común es en caso de sospecha meningitis,[4] puesto que no hay ninguna otra herramienta confiable con que la meningitis, una enfermedad mortal pero altamente tratable, puede ser excluida. Los bebés pequeños comúnmente requieren punción lumbar como parte de los análisis rutinarios para fiebre sin un origen, ya que tienen un riesgo mucho mayor de meningitis que las personas de edad y no muestran signos de irritación meníngea (confiablementeMeningismo).[4] En cualquier grupo etario, hemorragia subaracnoidea, hidrocefalia, hipertensión intracraneal benigna y muchos otros diagnósticos pueden ser apoyados o excluir con esta prueba. También puede utilizarse para detectar la presencia de células malignas en el LCR, como en meningitis carcinomatosa o Meduloblastoma. El agua del grifo "negativo" durante el período de diagnóstico está constituido por menos de 10 glóbulos rojos (RBCs) / mm³. Grifos que se consideran "positivos" tienen un conteo de 100/mm³.[5]
Terapéutico
También se puede realizar punciones lumbares para inyectar medicamentos en el líquido cerebroespinal ("intrathecally"), particularmente para anestesia espinal[6] o quimioterapia. Punciones lumbares también puede utilizarse como un tratamiento para la presión intracraneal elevada, tal como ocurre con meningitis criptocócica, por la extracción de líquido y disminuyendo la presión.
Contraindicaciones
La punción lumbar no debe realizarse en las siguientes situaciones:
- Idiopática (causa no identificada) aumento de la presión intracraneal (ICP)
- Justificación: la punción lumbar en presencia de ICP creciente puede causar Herniación uncal
- Excepción: uso terapéutico de la punción lumbar para reducir el ICP
- PRECAUCIÓN
- Cerebro CT es defendida por algunos, especialmente en las siguientes situaciones
- Edad > 65
- Reducido GCS
- Historia reciente del asimiento
- Signos neurológicos focales
- Oftalmoscopia para papiledema
- Cerebro CT es defendida por algunos, especialmente en las siguientes situaciones
- Diátesis
- Coagulopatía
- Disminuido plaqueta Conde (< 50 x 109/ L).
- Infecciones
- Infección de la piel en el sitio de la punción
- Sepsis
- Patrón respiratorio anormal
- Hipertensión con bradicardia y deterioro de la conciencia
- Deformidades vertebrales)escoliosis o cifosis), en manos de un médico inexperto.[7][8]
Mecanismo
| Esta sección requiere expansión. (Marzo de 2014) |
El cerebro y la médula espinal están envueltos por una capa de líquido, 125-150 ml en total (en adultos) que actúa como un amortiguador y proporciona un medio para la transferencia de nutrientes y productos de desecho. La mayoría es producida por el plexo coroideo en el cerebro y circula desde allí a otras zonas, antes de ser reabsorbidos en la circulación (predominante en el granulaciones aracnoides).[9]
El líquido cefalorraquídeo pueden consultarse más segura en el lumbar cisterna, donde el médula espinal ha terminado en el Cauda equina (por debajo del nivel de la primera o segunda vértebras lumbares). La cisterna lumbar se extiende hacia el Sacro.[9]
Procedimiento



En la realización de una punción lumbar, primero el paciente generalmente se coloca en una izquierda (o derecha) lateral posición con el cuello doblado en su totalidad flexión y las rodillas dobladas en flexión completa hasta su pecho, aproximar una posición fetal tanto como sea posible. También es posible que el paciente sentado en un taburete y doblar su cabeza y los hombros hacia delante. El área alrededor de la zona lumbar se prepara usando una técnica aséptica. Una vez que el lugar apropiado es palpado, anestésico local es infiltrado debajo de la piel y luego se inyecta a lo largo de la trayectoria prevista de la aguja espinal. Se inserta una aguja espinal entre la lumbar vértebras L3/L4, L4/L5[6] o L5/S1[6] y empujado hacia adentro hasta que haya un "dar" que indica la aguja pasa de la ligamento amarillo. La aguja es empujada nuevamente hasta que haya un segundo 'dar' que indica la aguja está ahora más allá de la duramadre. Puesto que el membrana aracnoide y la duramadre existen en Ras contacto uno con el otro en la columna vertebral de la persona viva (debido a la presión del fluido de la CFS en el espacio subaracnoideo empujando la membrana aracnoide hacia fuera hacia la duramadre), una vez que la aguja ha atravesado la duramadre que también ha atravesado la membrana aracnoide más delgada y está ahora en el espacio subaracnoideo. Luego, se retira el estilete de la aguja espinal y se recogen las gotas de líquido cefalorraquídeo. La presión de apertura del líquido cerebroespinal puede tomarse durante esta colección utilizando una columna simple manómetro. El procedimiento terminó retirando la aguja y poner presión en el sitio de punción. Así seleccionar el nivel de la columna vertebral para evitar lesiones de la columna.[6] En el pasado, el paciente a menudo se le pedirá que mienten sobre su espalda durante al menos seis horas y ser monitoreados para detectar signos de problemas neurológicos, aunque no hay evidencia científica que esto proporciona algún beneficio. La técnica descrita es casi idéntica a la utilizada en anestesia espinal, excepto que la anestesia espinal más a menudo se realiza con el paciente en posición sentada.
La posición de asiento vertical es ventajosa en que hay menos distorsión de la anatomía espinal que permite el fácil retiro del líquido. Es preferido por algunos profesionales cuando se realiza una punción lumbar en un paciente obeso donde tenerlos recuéstese sobre su lado causaría un escoliosis y señales anatómicas poco fiables. Por otro lado, las presiones de apertura son muy poco confiables cuando se mide en un paciente sentado y por lo tanto la posición de lateral izquierdo o derecho (acostada) es preferible si una presión de apertura debe ser medido.
Ansiedad del paciente durante el procedimiento puede conducir a la presión creciente de la CSF, especialmente si la persona contiene su respiración, tensa sus músculos o flexiona sus rodillas demasiado apretado contra su pecho. Diagnóstico análisis de cambios en presión del líquido durante la punción lumbar procedimientos requiere atención tanto a la condición del paciente durante el procedimiento y a su historial médico.[citación necesitada]
Reinserción del estilete puede disminuir la tasa de post punción lumbar Dolores de cabeza.[8]
Interpretación
Análisis del líquido cefalorraquídeo incluye generalmente un conteo y determinación de las concentraciones de glucosa y proteínas. Los otros estudios analíticos del líquido cerebroespinal se realizan según la sospecha diagnóstica.[1]
Determinación de la presión
Puede indicar mayor presión de la CFS insuficiencia cardíaca congestiva, edema cerebral, hemorragia subaracnoidea, hipo-osmolaridad resultante de hemodiálisis, inflamación de las meninges, meningitis purulenta o meningitis tuberculosa, hidrocefalia, o Seudotumor cerebral.[citación necesitada] En el ajuste de presión elevada (o hidrocefalia normotensivadonde la presión es normal pero hay excesiva CSF), punción lumbar puede ser terapéutica.[citación necesitada]
Disminución de la presión CSF puede indicar completo bloqueo subaracnoideo, fuga de líquido cefalorraquídeo, severo deshidratación, hyperosmolality, o colapso circulatorio. Pueden indicar cambios significativos en la presión durante el procedimiento de bloqueo espinal resultando en una gran piscina de CSF o hidrocefalia asociada con grandes volúmenes de LCR o tumores.
Recuento de células
La presencia de glóbulos blancos en el líquido cefalorraquídeo se llama pleocitosis. Un pequeño número de monocitos puede ser normal; la presencia de granulocitos es siempre un resultado anormal. Un gran número de granulocitos a menudo anuncia bacteriana meningitis. Las células blancas también pueden indicar reacción a punturas lumbares repetidas, reacciones a previas inyecciones de medicamentos ni colorantes, hemorragia del sistema nervioso central, leucemia, reciente epiléptico convulsión, o un metastásico tumor. Cuando la sangre periférica contamina el CSF retirado, complicación de procedimiento común, glóbulos blancos estarán presentes junto con eritrocitos, y su proporción será la misma que en la sangre periférica.
El hallazgo de erythrophagocytosis,[10] donde fagocitado eritrocitos se observa, significa la hemorragia en el LCR que precedió a la punción lumbar. Por lo tanto, cuando los eritrocitos son detectados en la muestra de LCR, erythrophagocytosis sugiere causas distintas a un grifo traumático, tales como hemorragia intracraneal y encefalitis herpética hemorrágica. En ese caso, las posteriores investigaciones están garantizadas, incluyendo cultivo viral e imágenes.[citación necesitada]
Microbiología
CSF puede enviarse a la Microbiología laboratorio de varios tipos de manchas y culturas para diagnosticar infecciones.
- Tinción de Gram puede demostrar la bacteria de la meningitis bacteriana.[citación necesitada]
- Reacción en cadena de polimerasa (PCR) ha sido un gran avance en el diagnóstico de algunos tipos de meningitis. Tiene alta sensibilidad y especificidad para muchas infecciones del SNC, es rápido y puede realizarse con pequeños volúmenes de CSF. Aunque la prueba es costosa, ahorra costos de hospitalización.[citación necesitada]
- Numerosas pruebas de anticuerpo-mediada por CSF están disponibles en algunos países: Estos incluyen pruebas de diagnóstico rápidos para los antígenos de los patógenos bacterianos comunes, Treponema títulos para el diagnóstico de neurosífilis y Enfermedad de LymeCoccidioides anticuerpos y otros.[citación necesitada]
- La prueba de tinta de la India todavía se utiliza para la detección de meningitis causada por Cryptococcus neoformans,[11][12] Pero la prueba del antígeno criptocócico (CrAg) tiene una mayor sensibilidad.[13]
Química
Varias sustancias que se encuentran en el líquido cefalorraquídeo están disponibles para la medición de diagnóstico.
- Glucosa está generalmente presente en el LCR; el nivel es generalmente alrededor del 60% en la circulación periférica.[14] Por lo tanto puede realizar una punción o venopunción en el momento de la punción lumbar para evaluar los niveles de glucosa periférica y determinar un valor de glucosa CSF predijo. Disminuido glucosa niveles de[15] puede indicar fúngica, tuberculosa[16] o las infecciones piógenas; linfomas; leucemia que se separa de las meninges; meningoencefalítico paperas; o hipoglucemia. Un nivel de glucosa de menos de un tercio de los niveles de glucemia en asociación con bajos niveles de lactato CSF es típico en el LCR hereditaria transportador de glucosa también conocida como la deficiencia Enfermedad de Vivo.[17]
- Los niveles de glucosa aumentada en el líquido pueden indicar diabetes, aunque todavía se aplica la regla del 60%.[18][19]
- Niveles crecientes de glutamina[20] a menudo están involucrados con encefalopatías hepáticas,[21][22] Síndrome de Reye,[23][24] coma hepático, cirrosis,[22] Hipercapnia y depresión.[25]
- Niveles crecientes de lactato puede ocurrir la presencia de cáncer de la CNS, esclerosis múltiple, enfermedad mitocondrial hereditaria, presión arterial baja, baja suero fósforo, alcalosis respiratoria, convulsiones idiopáticas, lesión cerebral traumática, isquemia cerebral, absceso cerebral, hidrocefalia, meningitis hipocapnia o bacteriana.[18]
- La enzima lactato deshidrogenasa puede medirse para ayudar a distinguir la meningitis de origen bacteriano, que a menudo se asocian con altos niveles de la enzima, de aquellos de origen viral en el que la enzima es baja o ausente.[26]
- Cambios en el contenido de proteína total del líquido cerebroespinal pueden resultar del aumento patológico de la permeabilidad de la barrera fluido cerebroespinal-sangre,[27] obstrucción de la circulación de la CSF, meningitis, neurosífilis, cerebro abscesos, subaracnoidea hemorragia, poliomielitis, enfermedad del colágeno o Síndrome de Guillain-Barré, la salida de LCR, aumentos en la presión intracraneal o hipertiroidismo. Niveles muy altos de proteína pueden indicar meningitis tuberculosa o bloqueo espinal.
- Tasa sintética IgG se calcula de IgG medido y los niveles de proteínas totales; se elevó en trastornos del sistema inmune como la esclerosis múltiple, mielitis transversa, y Neuromielitis óptica de Devic. Bandas oligoclonales pueden detectarse en el LCR, pero no en suero, lo que sugiere la producción intratecal de anticuerpos.
| Causa[citación necesitada] | Aspecto | Leucocitos polimorfonucleares | Linfocitos | Proteína | Glucosa |
|---|---|---|---|---|---|
| Piógeno meningitis bacteriana | Amarillento, turbio | Aumentado marcado | Normal o ligeramente aumentada | Aumentado marcado | Disminuido |
| Meningitis viral | Líquido transparente | Normal o ligeramente aumentada | Aumentado marcado | Normal o ligeramente aumentada | Normal |
| Meningitis tuberculosa | Amarillento y viscoso | Normal o ligeramente aumentada | Aumentado marcado | Aumentado | Disminuido |
| Meningitis fúngica | Amarillento y viscoso | Normal o ligeramente aumentada | Aumentado marcado | Normal o ligeramente aumentada | Normal o disminuida |
Efectos adversos
Dolor de cabeza espinal post con náuseas es la complicación más frecuente; a menudo responde a analgésicos y la infusión de líquidos. Durante mucho tiempo fue enseñado que a menudo se puede prevenir esta complicación por estricto mantenimiento de un postura supina dos horas después de la puntura exitosa; Esto ha no se han confirmado en estudios modernos que implica a gran número de pacientes. Neurologia de Merritt (10th Edition), en la sección de punción lumbar, señala que la inyección intravenosa de cafeína a menudo es absolutamente eficaz en abortar estos supuestos "dolores de cabeza espinales." Contacto entre el lado de la aguja de punción lumbar y una raíz de nervio espinal puede ocasionar sensaciones anómalas (parestesia) en una pierna durante el procedimiento; Esto es inofensivo y pacientes pueden ser advertidos de ello por adelantado para reducir su ansiedad si ocurriera. Un dolor de cabeza persistente a pesar de un largo período de reposo en cama y ocurre solamente cuando sentado puede ser indicativo de una fuga del LCR desde el sitio de punción lumbar. Puede tratarse por más reposo en cama, o por un parche hemático epidural, donde la sangre del propio paciente se inyecta en el sitio de la salida para provocar un coágulo para formar y sellar la fuga.
Las complicaciones serias de una punción lumbar realizada correctamente son extremadamente raras.[1] Incluyen hemorragia epidural o espinal, aracnoiditis adhesiva y trauma para el médula espinal[6] o nervio espinal raíces, dando como resultadas una debilidad o pérdida de la sensibilidad, o incluso paraplejia. Este último es excesivamente raro, puesto que el nivel en el cual la médula espinal termina (normalmente el borde inferior de L1, aunque es ligeramente menor en recién nacidos) es varios espacios vertebrales por encima de la ubicación adecuada para una punción lumbar (L3/L4). Hay reportes de casos de punción lumbar, lo que resulta en la perforación de anormal dural malformaciones arterio-venosas, dando como resultado catastrófico hemorragia epidural; Esto es extremadamente raro. Las tasas de fracaso pueden ir hasta un 28% y por lo tanto no hay necesidad de habilidad y experiencia.[6]
El procedimiento no se recomienda cuando epidural infección está presente o sospecha, cuando tópicas infecciones o afecciones dermatológicas suponen un riesgo de infección en el sitio de punción o en pacientes con severo psicosis o Neurosis con dolor de espalda. Algunas autoridades consideran que podría resultar retiro de líquido cuando las presiones iniciales son anormales en la compresión de la médula espinal o Herniación cerebral; otros creen que este tipo de eventos es meramente una coincidencia en el tiempo, que ocurren independientemente como resultado de la misma patología que la punción lumbar se realiza para diagnosticar. En cualquier caso, tomografía computada del cerebro a menudo se realiza antes de la punción lumbar si se sospecha una masa intracraneal.
Eliminación de lo que resulta en la reducción de presión del líquido cerebroespinal se ha demostrado que se correlaciona con una mayor reducción del flujo sanguíneo cerebral en pacientes con Enfermedad de Alzheimer. Su significación clínica es incierta.
Historia

La primera técnica para acceder al espacio dural fue descrita por el médico de Londres Walter Essex Wynter. En 1889 desarrolló un crudo con canulación en cuatro pacientes con meningitis tuberculosa. El objetivo principal era el tratamiento de la presión intracraneal levantada en lugar de para el diagnóstico.[28] La técnica de punción lumbar aguja entonces fue introducida por el médico alemán Heinrich Quincke, quien acredita Wynter con el descubrimiento anterior; primero informó de sus experiencias en un medicina interna Conferencia en WiesbadenAlemania, en 1891.[29] Posteriormente publicó un libro sobre el tema.[30][31]
El procedimiento de punción lumbar fue llevado a Estados Unidos por Arthur H. Wentworth un profesor asistente en la Escuela médica de Harvard, con sede en El Hospital de niños. En 1893 publicó un largo documento sobre diagnóstico de meningitis cerebroespinal mediante el examen de líquido cefalorraquídeo.[32] Sin embargo, fue criticado por antivivisectionists por haber obtenido el líquido cefalorraquídeo de los niños. Fue absuelto, pero, sin embargo, fue invitado la formación luego de Johns Hopkins School of Medicine, donde habría sido el primer profesor de Pediatría.[citación necesitada]
Históricamente punturas lumbares también fueron empleadas en el proceso de realizar un Neumoencefalografía, un estudio de imágenes de rayos x actualmente obsoleto del cerebro que realizó extensivamente desde la década de 1920 hasta el advenimiento de los modernos no invasiva Neuroimagen técnicas tales como MRI y CT en la década de 1970. Durante este procedimiento bastante doloroso, CSF fue reemplazado con aire u otro gas mediante la punción lumbar con el fin de mejorar la apariencia de ciertas áreas del cerebro en radiografías simples.
Referencias
- ^ a b c d e f g Sempere, AP; Berenguer-Ruiz, L; Lezcano-Rodas, M; Mira-Berenguer, F; Waez, M (1 – 15 de octubre de 2007). "Punción Lumbar: sus indicaciones, contraindicaciones, complicaciones y técnica". Revista de Neurología 45 (7): 433-6. PMID17918111.
- ^ Gröschel, K; Schnaudigel, S; Pilgram, SM; Wasser, K; Kastrup, un (enero de 2008). "El diagnóstica punción lumbar". Deutsche Medizinische Wochenschrift 133 (1 – 2): 39 – 41. Doi:10.1055/s-2008-1017470. PMID18095209.
- ^ Matata, C; Michael, B; Garner, V; Salomón, T (24 – 30 de octubre de 2012). "Punción Lumbar: diagnóstico de las infecciones agudas del sistema nervioso central". Estándar de enfermería (Royal College of Nursing (Gran Bretaña): 1987) 27 (8): 49-56; el concurso 58. Doi:10.7748/ns2012.10.27.8.49.c9364. PMID23189602.
- ^ a b Visintin, C; Mugglestone, MA; Campos, EJ; Jacklin, P; Murphy, MS; Pollard, AJ; Desarrollo de pauta, grupo; Instituto Nacional de salud y clínicas, excelencia (28 de junio de 2010). "Manejo de la meningitis bacteriana y la septicemia meningocócica en niños y jóvenes: Resumen de la buena dirección". BMJ (Clinical research ed). 340:: c3209. Doi:10.1136/bmj.c3209. PMID20584794.
- ^ Mann, David (2002). "El papel de la punción lumbar en el diagnóstico de hemorragia subaracnoidea cuando la tomografía computada no está disponible.". Revista de la Asociación Canadiense de médicos de urgencias 4 (2): 102-105.
- ^ a b c d e f López, T; Sánchez, FJ; Garzón, JC; Muriel, C (enero de 2012). "Anestesia espinal en pacientes pediátricos". Minerva anestesiologica 78 (1): 78-87. Doi:10.1111/j.1460-9592.2011.03769.x. PMID22211775Epub 2011 Dec 28
- ^ Roos KL (marzo de 2003). "Punción Lumbar". Semin Neurol 23 (1): 105 – 14. Doi:10.1055/s-2003-40758. PMID12870112.
- ^ a b Straus SE, Thorpe KE, Holroyd-Leduc J (octubre de 2006). "¿Cómo realizar una punción lumbar y analizar los resultados para diagnosticar la meningitis bacteriana?". JAMA 296 (16): 2012 – 22. Doi:10.1001/Jama.296.16.2012. PMID17062865.
- ^ a b Wright, B.L.; Lai, J.T.; Sinclair, A.J. (2012). "Líquido cefalorraquídeo y punción lumbar: un examen práctico". Revista de Neurología 259 (8): 1530 – 1545. Doi:10.1007/s00415-012-6413-x. PMID22278331.
- ^ Harald Kluge (2007). Citología de Atlas de CSF. Thieme. págs. 45 – 46. ISBN978-3-13-143161-5. 28 de octubre de 2010.
- ^ Zerpa, R; Huicho, L; Guillén, un (septiembre de 1996). "Modified preparación de tinta de la India de Cryptococcus neoformans en muestras de líquido cefalorraquídeo".. Revista de microbiología clínica 34 (9): 2290 – 1. PMID8862601.
- ^ Shashikala; Kanungo, R; Srinivasan, S; Mathew, R; Kannan, M (Jul-Sep 2004). "Inusuales formas morfológicas de Cryptococcus neoformans en líquido cefalorraquídeo".. Diario indio de Microbiología médica 22 (3): 188 – 90. PMID17642731.
- ^ Antinori, Spinello; Radice, Anna; Galimberti, Laura; Magni, Carlo; Fasan, Marco; Parravicini, Carlo (noviembre de 2005). "El papel del análisis de antígeno criptocócico en diagnóstico y seguimiento de la meningitis criptocócica".. Revista de microbiología clínica 43 (11): 5828 – 9. Doi:10.1128/JCM.43.11.5828-5829.2005. PMC1287839. PMID16272534.
- ^ Nigrovic, Lise E.; Kimia, Amir A.; Shah, Samir S.; Neuman, Mark I. (09 de febrero de 2012). "Relación entre glucosa del líquido cerebroespinal y la glucosa del suero". New England Journal of Medicine 366 (6): 576 – 578. Doi:10.1056/NEJMc1111080. PMID22316468.
- ^ Hendry, E (junio de 1939). "La sangre y espinal líquido contenido de azúcar y cloruro en meningitis". Archivos de la enfermedad en la infancia 14 (78): 159-72. Doi:10.1136/ADC.14.78.159. PMC1975626. PMID21032142.
- ^ Gierson, HW; Marx, JI (abril de 1955). "Meningitis tuberculosa: el significado diagnóstico y pronóstico de azúcar líquido espinal y cloruro". Anales de medicina interna 42 (4): 902 – 8. Doi:10.7326/0003-4819-42-4-902. PMID14362261.
- ^ De Vivo, Darryl C.; Trifiletti, Rosario R.; Jacobson, Ronald I.; Ronen, Gabriel M.; Behmand, Ramin A.; Sharik, Sami I. (05 de septiembre de 1991). "Transporte defectuoso de la glucosa a través de la barrera hemato - encefálica como causa de Hypoglycorrhachia persistente, convulsiones y retraso en el desarrollo". New England Journal of Medicine 325 (10): 703-709. Doi:10.1056/NEJM199109053251006. PMID1714544.
- ^ a b Lee, Guillermina G.; Willemsen, Michel A.; Wevers, Ron A.; Verbeek, Marcel M.; Mendelson, John E. (05 de agosto de 2012). "Líquido cefalorraquídeo glucosa y lactato: valores de referencia específicas por edad e implicaciones para la práctica clínica". En Mendelson, John E. PLoS uno 7 (8): e42745. Doi:10.1371/Journal.pone.0042745. PMC3412827. PMID22880096.
- ^ Servo, C; Pitkänen, E (diciembre de 1975). "La variación en los niveles de poliol en líquido cefalorraquídeo y suero en pacientes diabéticos". Diabetologia 11 (6): 575 – 80. Doi:10.1007/BF01222109. PMID1205026.
- ^ "Líquido cefalorraquídeo glutamina". clinicallabtesting.com. 11 de agosto de 2013.[link muerto]
- ^ Hourani, Benjamin T.; Hamlin, EM; Reynolds, TB (01 de junio de 1971). "Líquido cefalorraquídeo glutamina como una medida de la encefalopatía hepática". Archivos de medicina interna 127 (6): 1033 – 6. Doi:10.1001/archinte.1971.00310180049005. PMID5578559.
- ^ a b Cascino, A; Cangiano, C; Fiaccadori, F; Ghinelli, F; Merli, M; Pelosi, G; Riggio, O; Rossi Fanelli, F; Sacchini, D; Stortoni, M; Capocaccia, L (septiembre de 1982). "Plasma y líquido cerebroespinal del aminoácido patrones en la encefalopatía hepática". Ciencias y enfermedades digestivas 27 (9): 828 – 32. Doi:10.1007/BF01391377. PMID7105954.
- ^ Glasgow, Allen M.; Dhiensiri, Kamnual (junio de 1974). "Ensayo mejorada de glutamina fluido espinal y valores para los niños con el síndrome de Reye". Química clínica 20 (6): 642-644. PMID4830166.
- ^ Watanabe, A; Takei, N; Higashi, T; Shiota, T; Nakatsukasa, H; Fujiwara, M; Sakata, T; Nagashima, H (octubre de 1984). Ácido glutámico y los niveles de glutamina en suero y líquido cerebroespinal en la encefalopatía hepática. Medicina bioquímica 32 (2): 225 – 31. Doi:10.1016/0006-2944 (84) 90076-0. PMID6150706.
- ^ Levine, J; Panchalingam, K; Rapoport, A; Gershon, S; McClure, RJ; Pettegrew, JW (01 de abril de 2000). "Aumento de los niveles de glutamina del líquido cerebroespinal en pacientes deprimidos". Psiquiatría biológica 47 (7): 586 – 93. Doi:10.1016/S0006-3223 (99) 00284-X. PMID10745050.
- ^ Jay H. Stein (1998). Medicina interna. Ciencias de la salud de Elsevier. págs. 1408 –. ISBN978-0-8151-8698-4. 12 de agosto de 2013.
- ^ Reiber, Hansotto (2003). "Las proteínas en la sangre y del líquido cefalorraquídeo fluid: barreras, tasa de caudal CSF y relacionados con fuente dinámica". Neurociencia y Neurología restaurativa 21 (3 – 4): 79-96. PMID14530572.
- ^ Wynter W. E. (1891). "Cuatro casos de Meningitis tuberculosa en cual Paracentesis de la teca Vertebralis fue realizada por el alivio de la presión del fluido". The Lancet 1 (3531): 981 – 2. Doi:10.1016/S0140-6736 (02) 16784-5.
- ^ Quincke HI (1891). Verhandlungen des congresos für Innere Medizin, Congreso de Zehnter, Wiesbaden 10. págs. 321-331.
- ^ Quincke HI (1902). Die Lumbalpunktion der Technik. Berlín y Viena.
- ^ Heinrich Irenaeus Quincke en ¿Quién lo nombró?
- ^ Susan E. Lederer (1997). Sometido a la ciencia: la experimentación humana en América antes de la segunda guerra mundial. JHU prensa. p. 216. ISBN9780801857096.. Página 62 tiene una referencia a una publicación de 1896 en Boston Med Surg. J
Enlaces externos
- Ellenby, MS; Tegtmeyer, K; Lai, S; Braner, DA (28 de septiembre de 2006). "Videos en medicina clínica. Punción lumbar". El New England Journal of Medicine 355 (13): e12. Doi:10.1056/NEJMvcm054952. PMID17005943.
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Otras Páginas
- Scienceworks
- DOJE Cezhug
- Dragan Sakan
- Incidente de Chappaquiddick (redireccion de coche de Ted Kennedy)
- MHealth
- Manual de jueces de la piedra
- Union Carbide
- Geelong Royal Yacht Club
- Region de las montanas blancas
- Llano Grande
- Jibou
- El fantasma de la opera (2004 soundtrack)
- Obras de transporte Holgate Road, York (seccion intoxicacion por amianto)
- Alemania
- Master de negocios
- Lista de fuentes de luz
- Facilmente Ltd
- Carta de credito