VIH/SIDA
| VIH/SIDA | |
|---|---|
| Enfermedad por VIH, infección por el VIH[1][2][3] | |

El cinta roja es un símbolo para solidaridad con Personas VIH-positivas y las personas que viven con el SIDA.
[4]
|
|
| Clasificación y recursos externos | |
| Especialidad | Enfermedad infecciosa |
| ICD-10 | B20 – B24 |
| ICD-9-CM | 042-044 |
| OMIM | 609423 |
| DiseasesDB | 5938 |
| MedlinePlus | 000594 |
| eMedicine | emerg/253 |
| Paciente Reino Unido | VIH/SIDA |
| Malla | D000163 |
Infección por virus de inmunodeficiencia humana y síndrome de inmunodeficiencia adquirida (VIH/SIDA) es un espectro de condiciones causadas por infección con el virus de inmunodeficiencia humana (VIH).[5][6][7] Tras la infección inicial, una persona puede no notar ningún síntoma o puede experimentar un breve período de gripe-como enfermedad.[8] Por lo general, esto es seguido por un período prolongado sin síntomas.[9] Conforme avanza la infección, más interfiere con la sistema inmune, aumentando el riesgo de infecciones comunes como tuberculosis, así como de otros infecciones oportunistas, y tumores que rara vez afectan a personas que tienen sistemas inmunitarios de trabajo.[8] Estos síntomas tardíos de la infección se denominan SIDA.[9] Esta etapa a menudo también se asocia con pérdida de peso.[9]
VIH se transmite principalmente por relaciones sexuales sin protección (incluyendo anal y sexo oral), contaminados transfusiones de sangre, agujas hipodérmicas, y de madre a hijo durante embarazo, parto o lactancia.[10] Algunos fluidos corporales, como saliva y lágrimas, no transmiten el VIH.[11] Los métodos de prevención incluyen la sexo seguro, programas de intercambio de agujas, las personas infectadas tratamiento de, y circuncisión masculina.[8] Enfermedad en un bebé a menudo puede prevenirse dándole a la madre y el niño tratamiento antirretroviral.[8] No existe cura o vacuna contra la; sin embargo, el tratamiento antirretrovírico puede retardar el curso de la enfermedad y puede conducir a una esperanza de vida casi normal.[9][12] Se recomienda el tratamiento tan pronto como se hace el diagnóstico.[13] Sin tratamiento, el tiempo promedio de supervivencia después de la infección es de 11 años.[14]
En 2014 unos 36,9 millones de personas vivían con el VIH y resultó en 1,2 millones de muertes.[8] La mayoría de los infectados viven en el África subsahariana.[8] Entre su descubrimiento y 2014 SIDA ha causado una muerte 39 millones estimado en todo el mundo.[15] VIH/SIDA se considera una pandemia de— un brote de la enfermedad que está presente en una gran superficie y activamente se está extendiendo.[16] VIH se cree para haber originado en África Centro-Occidental a finales del siglo 19 o principios del XX.[17] SIDA fue primero reconocido por los Estados Unidos Centros para el Control y la prevención (CDC) en 1981 y su causa, la infección por VIH, se identificó en la primera parte de la década.[18]
VIH/SIDA ha tenido un gran impacto en la sociedad, como una enfermedad y como una fuente de discriminación.[19] La enfermedad también tiene gran impactos económicos.[19] Hay muchos ideas erróneas sobre el VIH/SIDA como la creencia de que pueden transmitirse por contacto casual no sexual.[20] La enfermedad se ha convertido en objeto de muchas controversias que involucran religión incluyendo la Iglesia Católicade decisión no para apoyar condón usar como prevención.[21] Ha atraído la atención médica y política internacional, así como la financiación a gran escala desde que se identificó en la década de 1980.[22]
 Reproducir archivos multimedia
Reproducir archivos multimedia
Contenido
- 1 Signos y síntomas
- 1.1 Infección aguda
- 1.2 Latencia clínica
- 1.3 Síndrome de inmunodeficiencia adquirida
- 2 Transmisión
- 2.1 Sexual
- 2.2 Fluidos corporales
- 2.3 Madre a hijo
- 3 Virología
- 4 Fisiopatología
- 5 Diagnóstico
- 5.1 La prueba del VIH
- 5.2 Clasificaciones
- 6 Prevención
- 6.1 Contacto sexual
- 6.2 Antes de la exposición
- 6.3 Posterior a la exposición
- 6.4 Madre a hijo
- 6.5 Vacunación
- 7 Tratamiento
- 7.1 Terapia antiviral
- 7.2 Infecciones oportunistas
- 7.3 Dieta
- 7.4 Medicina alternativa
- 8 Pronóstico
- 9 Epidemiología
- 10 Historia
- 10.1 Descubrimiento
- 10.2 Orígenes
- 11 Sociedad y cultura
- 11.1 Estigma
- 11.2 Impacto económico
- 11.3 Religión y SIDA
- 11.4 Representación de los medios de comunicación
- 11.5 Transmisión criminal
- 11.6 Conceptos erróneos
- 12 Investigación
- 13 Referencias
- 14 Lectura adicional
- 15 Acoplamientos externos
Signos y síntomas
Hay tres etapas principales de la infección por VIH: la infección aguda, latencia clínica y SIDA.[1]
Infección aguda

El período inicial después de la contracción del VIH se llama aguda del VIH, VIH primaria o síndrome retroviral agudo.[2][23] Muchas personas desarrollan una gripe-como enfermedad o un mononucleosis-como enfermedad 2 – 4 semanas post exposición, mientras que otros no tienen presenta síntomas significativos.[24][25] Los síntomas ocurren en el 40 – 90% de los casos y comúnmente incluyen fiebre, grandes ganglios linfáticos, inflamación de la garganta, un erupción, dolor de cabeza, o úlceras de la boca y los genitales.[23][25] La erupción, que ocurre en 20-50% de los casos, se presenta en el tronco y es maculopapular, clásico.[26] Algunas personas también desarrollan infecciones oportunistas en esta etapa.[23] Síntomas gastrointestinales como náuseas, vómitos o diarrea puede ocurrir, así como síntomas neurológicos de neuropatía periférica o Síndrome de Guillain-Barré.[25] La duración de los síntomas varía, pero suele ser una o dos semanas.[25]
Debido a su no específico carácter, estos síntomas no son a menudo reconocido como signos de la infección por VIH. Incluso casos que haz vistos por un médico de cabecera o un hospital se diagnostican a menudo como uno del común muchos enfermedades infecciosas con la superposición de los síntomas. Por lo tanto, se recomienda considerar de VIH en personas que presentan una fiebre inexplicable que tengan factores de riesgo para la infección.[25]
Latencia clínica
Los síntomas iniciales son seguidos por una etapa llamada latencia clínica, asintomático VIH o VIH crónica.[1] Sin tratamiento, esta segunda etapa de la historia natural de VIH la infección puede durar de unos tres años[27] a más de 20 años[28] (en promedio, aproximadamente ocho años).[29] Mientras que por lo general hay pocos o ningún síntoma al principio, cerca del final de esta etapa muchas personas experimentan pérdida de peso, problemas gastrointestinales, fiebre y dolores musculares.[1] Entre 50 y 70% de las personas también desarrollan linfadenopatía generalizada persistente, caracterizada por aumento inexplicable, no dolorosa de más de un grupo de ganglios linfáticos (salvo en la ingle) por más de tres a seis meses.[2]
Aunque la mayoría VIH-1 las personas infectadas tienen una carga viral detectable y en ausencia de tratamiento eventualmente progresan a SIDA, una pequeña proporción (5%) mantendrá altos niveles de CD4+ Células de T)Linfocitos T) sin terapia antirretroviral por más de 5 años.[25][30] Estos individuos se clasifican como controladores del VIH o progresión a largo plazo (LTNP).[30] Otro grupo está formado por aquellos que mantienen una carga viral baja o indetectable sin tratamiento anti-retroviral, conocido como "controladores de élite" o "supresores de élite". Representan aproximadamente 1 en 300 infectados de personas.[31]
Síndrome de inmunodeficiencia adquirida
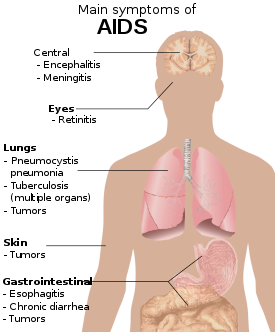
Síndrome de inmunodeficiencia adquirida (SIDA) se define en términos de ambos CD4+ Conteo de células t por debajo de 200 células por μl o la ocurrencia de enfermedades específicas en asociación con una infección del VIH.[25] En ausencia de tratamiento específico, alrededor de la mitad de las personas infectadas con el VIH desarrollan el SIDA dentro de diez años.[25] Las condiciones iniciales más comunes que alertan de la presencia de SIDA son neumonía por Pneumocystis (40%), caquexia en forma de síndrome VIH (20%), y candidiasis del esófago.[25] Otros signos comunes son recurrentes infecciones del tracto respiratorio.[25]
Infecciones oportunistas puede ser causada por bacterias, virus, hongos, y parásitos normalmente están controlados por el sistema inmune.[32] Que las infecciones ocurren depende en parte de qué organismos son comunes en el entorno de la persona.[25] Estas infecciones pueden afectar casi todos sistema de órganos.[33]
Las personas con SIDA tienen un riesgo creciente de desarrollar varios cánceres viral-inducido, incluyendo Sarcoma de Kaposi, Linfoma de Burkitt, linfoma primario del sistema nervioso central, y cáncer de cuello uterino.[26] Sarcoma de Kaposi es el cáncer más común que ocurre en 10 a 20% de las personas con VIH.[34] El cáncer en segundo lugar más común es el linfoma, que es la causa de la muerte de casi el 16% de las personas con SIDA y es el signo inicial de SIDA en 3 a 4%.[34] Ambos estos tipos de cáncer están asociados con herpesvirus humano 8.[34] Cáncer de cuello uterino ocurre con más frecuencia en las personas con SIDA debido a su asociación con virus del papiloma humano (VPH).[34] Cáncer conjuntival (de la capa que recubre la parte interna de los párpados y la parte blanca del ojo) también es más común en las personas con VIH.[35]
Además, las personas con SIDA tienen con frecuencia síntomas sistémicos como fiebre prolongada, sudoración (particularmente de noche), hinchado nodos de linfa, escalofríos, debilidad, y pérdida de peso involuntaria.[36] La diarrea es otro síntoma común, presente en cerca del 90% de las personas con SIDA.[37] También puede verse afectadas por diversos síntomas psiquiátricos y neurológicos de infecciones oportunistas y cánceres.[38]
Transmisión
| Ruta de exposición | Posibilidad de infección | |||
|---|---|---|---|---|
| Transfusión de sangre | 90% [39] | |||
| Parto (para niño) | 25%[40] | |||
| Consumo de drogas-compartir agujas de inyección | 0.67%[39] | |||
| Palillo de la aguja percutánea | 0.30%[41] | |||
| Sexo anal receptivo* | 0,04 – 3.0%[42] | |||
| Cópula anal activa* | 0.03%[43] | |||
| Cópula penile-vaginal receptiva* | 0.05-0.30%[42][44] | |||
| Cópula penile-vaginal activa* | 0.01: 0.38% [42][44] | |||
| Oral receptivo*§ | 0: 0.04% [42] | |||
| Cópula oral activa*§ | 0-0.005%[45] | |||
| * Suponiendo que no uso del condón § fuente se refiere a cópula oral realizado en un hombre |
||||
El VIH se transmite por tres vías principales: contacto sexual, significativa exposición a fluidos corporales infectados o tejidos y de madre a hijo durante el embarazo, parto o lactancia (conocido como transmisión vertical).[10] No hay riesgo de contraer el VIH si se exponen a heces, las secreciones nasales, saliva, esputo, sudor, lágrimas, orina o vómito a menos que éstos están contaminados con sangre.[46] Es posible que coinfectados por más de una cepa de VIH, una condición conocida como Superinfección de VIH.[47]
Sexual
El modo más frecuente de transmisión del VIH es a través de contacto sexual con una persona infectada.[10] La mayoría de todas las transmisiones en todo el mundo se producen a través de heterosexual contactos (es decir, contactos sexuales entre personas del sexo opuesto);[10] sin embargo, el patrón de transmisión varía significativamente entre países. En los Estados Unidos, a partir de 2010, la mayoría de la transmisión se produjo en hombres que tenían relaciones sexuales con hombres, con esta población representa el 65% de los nuevos casos.[48]
Con respecto a sin protección contactos heterosexuales, las estimaciones del riesgo de contagio por acto sexual parecen ser cuatro a diez veces mayor en países de ingresos bajos que en países de altos ingresos.[49] En países de bajos ingresos, se estima el riesgo de transmisión de mujer a hombre como 0.38% por ley y de transmisión de hombre a mujer como 0.30% por ley; las estimaciones equivalentes de países de altos ingresos son 0,04% por la ley para la transmisión de mujer a hombre y 0.08% por ley para la transmisión de hombre a mujer.[49] El riesgo de transmisión del coito anal es especialmente alto, estimado como 1.4 – 1.7% por ley en contactos heterosexuales y homosexuales.[49][50] Mientras que el riesgo de transmisión de sexo oral es relativamente baja, sigue estando presente.[51] El riesgo de recibir sexo oral ha sido descrito como "casi nula";[52] sin embargo, algunos casos se han divulgado.[53] El riesgo por la ley se estima en 0 – 0.04% para la cópula oral receptiva.[54] En configuración de participación prostitución países de bajos ingresos, riesgo de transmisión de mujer a hombre se ha estimado como un 2,4% por la ley y la transmisión de hombre a mujer como 0.05% por ley.[49]
Riesgo de transmisión aumenta en presencia de muchos infecciones de transmisión sexual[55] y úlceras genitales.[49] Úlceras genitales parecen aumentar el riesgo aproximadamente cinco veces.[49] Otras infecciones de transmisión sexual tales como gonorrea, Chlamydia, trichomoniasis, y vaginosis bacteriana, se asocian con aumentos de algo más pequeños en el riesgo de transmisión.[54]
El carga viral de una persona infectada es un factor de riesgo importante en la transmisión sexual y de madre a hijo.[56] Durante los primeros meses 2,5 de una infección de VIH es doce veces mayor debido a esta carga viral alta infecciosidad de una persona.[54] Si la persona está en las etapas tardías de la infección, las tasas de transmisión son aproximadamente ocho veces mayores.[49]
Trabajadores del sexo comercial (incluyendo ésos en la pornografía) tienen una mayor tasa de VIH.[57][58] Sexo duro puede ser un factor asociado con un mayor riesgo de transmisión.[59] Agresión sexual también se cree que llevar un mayor riesgo de transmisión del VIH como raramente se usan condones, trauma físico a la vagina o el recto es probable y puede haber un mayor riesgo de infecciones de transmisión sexual simultáneas.[60]
Fluidos corporales

El modo en segundo lugar más frecuente de transmisión del VIH es a través de sangre y hemoderivados.[10] Transmisión por vía sanguínea puede ser a través de compartir agujas durante el uso de drogas intravenosas, agujas palillo lesiones, transfusión de sangre contaminada o productos de sangre o inyecciones médicas con equipo no esterilizado. El riesgo de compartir una aguja durante la inyección de drogas es entre 0,63 y un 2,4% por ley, con un promedio de 0,8%.[61] El riesgo de contraer el VIH de un palillo de la aguja de una persona VIH-infectada se estima como 0.3% (alrededor de 1 en 333) por la ley y el riesgo membrana mucosa exposición a sangre infectada como 0.09% (alrededor de 1 en 1000) por ley.[46] En los usuarios de drogas intravenosas de Estados Unidos compuestos por 12% de los nuevos casos de VIH en 2009,[62] y en algunas áreas más de 80% de las personas que se inyectan drogas son VIH positivo.[10]
El VIH se transmite en el 93% de transfusiones de sangre uso de sangre infectada.[61] En los países desarrollados el riesgo de contraer el VIH de una transfusión de sangre es extremadamente bajo (menos de uno en medio millón) que mejoró la selección de donantes y Detección de VIH se lleva a cabo;[10] por ejemplo, en el Reino Unido el riesgo se divulga en uno en 5 millones[63] y en los Estados Unidos fue uno de 1,5 millones en 2008.[64] Países de bajos ingresos, sólo la mitad de las transfusiones pueden proyectará adecuadamente (desde 2008),[65] y se estima que hasta al 15% de VIH infecciones en estas zonas provienen de transfusión de sangre y productos sanguíneos, lo que representa entre 5% y 10% de las infecciones mundiales.[10][66] Aunque sea raro debido proyección, es posible adquirir el VIH de órganos y tejidos trasplante.[67]
Inyecciones inseguras de médicas juegan un papel significativo VIH en el África subsahariana. En 2007, entre 12 y 17% de las infecciones en esta región se atribuyeron al uso de jeringuilla médica.[68] La Organización Mundial de la salud estima que el riesgo de transmisión como resultado de una inyección médica en África en un 1.2%.[68] Riesgos también se asocian a procedimientos invasivos, entrega asistida y atención dental en esta zona del mundo.[68]
Personas dar o recibir tatuajes, perforaciones, y escarificación son teóricamente con riesgo de infección, pero no hay casos confirmados han sido documentados.[69] No es posible mosquitos u otros insectos para transmitir el VIH.[70]
Madre a hijo
VIH se puede transmitir de madre a hijo durante el embarazo, durante el parto, o a través de la leche materna, resultando en infección en el bebé.[71][72] Esto es lo tercero más común en el cual se transmite el VIH a nivel mundial.[10] En ausencia de tratamiento, el riesgo de transmisión antes o durante el parto es de alrededor 20% y en los que también amamantan a 35%.[71] A partir de 2008, transmisión vertical representaron cerca del 90% de casos de VIH en niños.[71] Con tratamiento adecuado el riesgo de infección de madre a hijo puede reducirse a 1%.[71] El tratamiento preventivo implica a la madre tomando antirretrovirales durante el embarazo y parto, un curso electivo cesárea, evitando la lactancia materna y la administración de medicamentos antirretrovirales al recién nacido.[73] Antirretrovirales cuando se toma por la madre o el bebé disminuyen el riesgo de transmisión en los que amamantar.[74] Muchas de estas medidas sin embargo no están disponibles en el mundo en desarrollo.[73] Si sangre contamina alimentos durante la masticación puede plantear un riesgo de transmisión.[69]
Virología


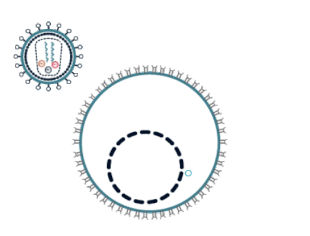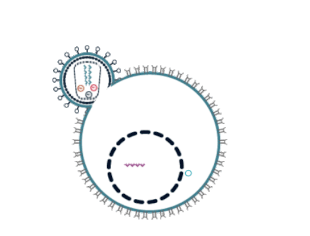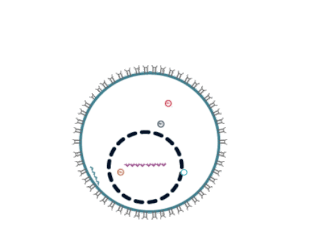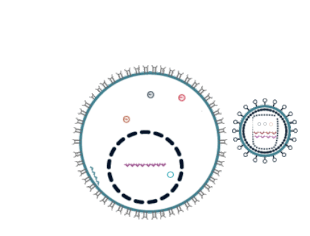
VIH es la causa del espectro de la enfermedad conocida como SIDA. El VIH es un retrovirus infecta principalmente a los componentes del ser humano sistema inmune como CD4+ Células T, macrófagos y células dendríticas. Directa e indirectamente destruye CD4+ Células de T.[75]
El VIH es un miembro de la Género Lentivirus,[76] parte de la familia Retroviridae.[77] Lentivirus comparten muchas morfológica y biológica características. Muchas especies de mamíferos son infectadas por lentivirus, que son característicamente responsables de enfermedades de larga duración con un largo período de incubación.[78] Lentiviruses se transmiten como monocatenario, positivo-sentido, envuelto Virus ARN. Al entrar en la célula diana, la viral RNA genoma es convertida (transcripción inversa) de doble cadena DNA por virally codificado de la transcriptasa reversa es transportada junto con el genoma viral en la partícula del virus. El ADN viral resultante luego es importado en el núcleo celular e integrado en el ADN celular por virally codificado integrasa y factores.[79] Una vez integrado, el virus puede llegar a ser latente, permitiendo que el virus y su célula huésped para evitar la detección por el sistema inmune.[80] Por otra parte, el virus puede ser transcripción, producción de nuevos genomas de RNA y proteínas virales que son empacadas y liberadas de la célula como nuevas partículas de virus que se inician la replicación ciclo nuevo.[81]
VIH es conocido entre los CD4+ Las células de T por dos rutas paralelas: libre propagación y diseminación de célula a célula, es decir, emplea híbrido mecanismos de difusión.[82] En la difusión libre de la célula, las partículas del virus bud de una célula T infectada, entrar en el líquido extracelular/sangre e infectan otra célula T tras un encuentro casual.[82] VIH puede difundir también por transmisión directa de una célula a otra por un proceso de difusión de célula a célula.[83][84] Los mecanismos que se separa del híbrido del VIH contribuyen a la replicación continua de virus contra terapias antirretrovirales.[82][85]
Dos tipos de VIH se han caracterizado: VIH-1 y VIH-2. VIH-1 es el virus que fue descubierto originalmente (y al principio conocido también como LAV o HTLV-III). Es más virulento, más infectiva,[86] y es la causa de la mayoría de infecciones por el VIH a nivel mundial. La baja infectividad del VIH-2 en comparación con el VIH-1 implica que menos personas expuestas al VIH-2 se estén infectadas por exposición. Debido a su relativamente escasa capacidad para la transmisión de VIH-2 se limita en gran medida a África del oeste.[87]
Fisiopatología
 Reproducir archivos multimedia
Reproducir archivos multimedia
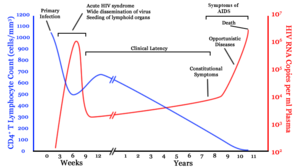
Después de que el virus entra en el cuerpo hay un período de rápido replicación viral, conduce a una abundancia del virus en la sangre periférica. Durante la infección primaria, el nivel de VIH puede alcanzar varias partículas de millones de virus por mililitro de sangre.[88] Esta respuesta se acompaña de una marcada baja en el número de CD4 que circulan+ Células de T. El agudo viremia es casi invariablemente asociada con activación de CD8+ Células T, que matar a las células infectadas por el VIH y posteriormente con la producción de anticuerpos, o seroconversión. Los CD8+ Respuesta de la célula de t se piensa para ser importante en el control de los niveles del virus, que pico y luego declinan, como el CD4+ La célula de t cuenta recuperar. Un buen CD8+ Respuesta de la célula de t se ha relacionado con menor progresión de la enfermedad y un mejor pronóstico, aunque no elimina el virus.[89]
En última instancia, VIH causa el SIDA por agotamiento CD4+ Células T. Esto debilita el sistema inmunitario y permite infecciones oportunistas. Las células T son esenciales para la respuesta inmune y sin ellos, el cuerpo no puede combatir las infecciones o matar las células cancerosas. El mecanismo de CD4+ Agotamiento de la célula de t es diferente en las fases agudas y crónica.[90] Durante la fase aguda, lisis celular inducida por el VIH y muerte de las células infectadas por células de T citotóxicas cuentas de CD4+ La célula T de agotamiento, aunque apoptosis también puede ser un factor. Durante la fase crónica, las consecuencias de la activación inmune generalizada juntada con la pérdida gradual de la capacidad del sistema inmune para generar nuevas células T parecen responsables de la lenta disminución de CD4+ Número de células t.[91]
Aunque los síntomas de la deficiencia inmune característico de SIDA no aparecen años después de que una persona está infectada, la mayor parte de CD4+ Pérdida de la célula de t ocurre durante las primeras semanas de infección, especialmente en la mucosa intestinal, que alberga la mayoría de los linfocitos en el cuerpo.[92] La razón de la pérdida preferencial de CD4 mucosal+ Las células de T que es la mayoría de CD4 mucosal+ Las células T expresan el CCR5 proteína que utiliza el VIH como una co-receptor para acceder a las células, mientras que sólo una pequeña fracción de CD4+ Lo hacen las células de T en el torrente sanguíneo.[93] Un cambio genético específico que altera la CCR5 proteína cuando están presentes en ambos cromosomas muy con eficacia previene la infección por VIH-1.[94]
VIH busca y destruye CCR5 expresando CD4+ Células T durante la infección aguda.[95] Eventualmente, una vigorosa respuesta inmunológica controla la infección e inicia la fase clínicamente latente. CD4+ Células de T en los tejidos mucosa quedan particularmente afectadas.[95] La replicación del VIH continua causa un estado de activación inmune generalizada que persiste a lo largo de la fase crónica.[96] Activación inmune, que se refleja en el estado de mayor activación de células inmunes y lanzamiento de pro-inflamatoria citoquinas, los resultados de la actividad del VIH varios productos del gen y la respuesta inmune a la replicación constante del VIH. También está vinculada a la ruptura del sistema de vigilancia inmunológica de la barrera mucosa gastrointestinal causado por la depleción de CD4 mucosal+ Células T durante la fase aguda de la enfermedad.[97]
Diagnóstico
VIH/SIDA es diagnosticada mediante pruebas de laboratorio y luego puesta en escena basada en la presencia de ciertos signos o síntomas.[23] Detección de VIH es recomendado por la Fuerza de tarea de servicios preventivos de Estados Unidos para todas las personas de 15 años a 65 años de edad incluyendo todas las mujeres embarazadas.[98] Además, la prueba se recomienda para aquellos de alto riesgo, que incluye a cualquier persona diagnosticada con una enfermedad de transmisión sexual.[26] En muchas áreas del mundo, un tercio de portadores de VIH sólo descubren que están infectados en una etapa avanzada de la enfermedad al SIDA o inmunodeficiencia severa ha puesto de manifiesto.[26]
La prueba del VIH
Mayoría de las personas infectada con el VIH desarrolla específicas anticuerpos (es decir seroconvert) dentro de tres a doce semanas de la infección inicial.[25] Diagnóstico del VIH primaria antes de la seroconversión se realiza mediante la medición de VIH-RNA o antígeno p24.[25] Resultados positivos obtienen por el anticuerpo o POLIMERIZACIÓN EN CADENA la prueba se confirmó por PCR o por un anticuerpo diferente.[23]
Pruebas de anticuerpos en niños menores de 18 meses son generalmente inexactos debido a la continua presencia de anticuerpos maternos.[99] Así la infección por VIH se puede diagnosticar solamente por PCR pruebas para HIV RNA o DNA, o a través de pruebas para el antígeno p24.[23] Gran parte del mundo carece de acceso a las pruebas de PCR fiable y muchos lugares simplemente esperan hasta que desarrollan síntomas o el niño tiene la edad suficiente para pruebas de anticuerpos precisos.[99] En el África subsahariana a partir de 2007 – 2009 entre 30 y 70% de la población eran conscientes de su estado serológico.[100] En 2009, entre el 3,6 y el 42% de hombres y mujeres en los países subsaharianos fueron probados[100] que representó un aumento significativo en comparación con años anteriores.[100]
Clasificaciones
Dos principales sistemas de estadificación clínicos se utilizan para clasificar el VIH y las enfermedades relacionadas con el VIH para vigilancia propósitos: el Sistema para la infección por VIH y enfermedad de estadificación de la enfermedad de WHO,[23] y de la Sistema de clasificación de la CDC para la infección por VIH.[101] El CDCdel sistema de clasificación se adopta con mayor frecuencia en los países desarrollados. Puesto que la QUEdel sistema de estadificación no requiere pruebas de laboratorio, se adapta a las condiciones de restricción de recursos encontradas los países en desarrollo, donde también puede ser utilizado para ayudar a la guía de manejo clínico. A pesar de sus diferencias, los dos sistemas permiten comparación para fines estadísticos.[2][23][101]
Primero, la Organización Mundial de la salud propuso una definición para el SIDA en 1986.[23] Desde entonces, la clasificación de la OMS ha sido actualizada y ampliado varias veces, con la versión más reciente se publicó en 2007.[23] El sistema de la OMS utiliza las siguientes categorías:
- La infección primaria por VIH: puede ser asintomática o asociada con síndrome retroviral agudo.[23]
- Etapa I: es asintomática con un CD4+ Conteo de células t (también conocido como recuento de CD4) mayor a 500 por microlitre (μL o mm cúbico) de sangre.[23] Pueden incluir agrandamiento generalizado de ganglios linfáticos.[23]
- Etapa II: Síntomas leves que pueden incluir menores mucocutánea manifestaciones y recurrente infecciones del tracto respiratorio superior. Un conteo de CD4 de menos de 500/μl.[23]
- Etapa III: Síntomas avanzados que pueden incluir inexplicables crónica diarrea durante más de un mes, graves infecciones bacterianas como la tuberculosis del pulmón y un conteo de CD4 inferior a 350/μl.[23]
- Etapa IV o SIDA: síntomas severos que incluyen toxoplasmosis del cerebro, candidiasis de la esófago, tráquea, bronquios o pulmones y Sarcoma de Kaposi. Un conteo de CD4 inferior a 200/μl.[23]
Los Estados Unidos Centro de Control y prevención de enfermedades también creó un sistema de clasificación para el VIH y actualizado en el 2008 y 2014.[101][102] Este sistema clasifica las infecciones por el VIH basados en el conteo de CD4 y los síntomas clínicos y describe la infección en grupos de cinco.[102] En los más de seis años de edad es:[102]
- Etapa 0: el tiempo entre una prueba de VIH negativo o indeterminado seguido menos de 180 días por una prueba positiva
- Etapa 1: Recuento ≥ 500 células CD4/μl y no SIDA definir condiciones
- Etapa 2: Cuenta de CD4 200 a 500 células/μl y no SIDA definir condiciones
- Etapa 3: Recuento ≤ 200 células CD4/μl o SIDA definir condiciones
- Desconocido: si existe información insuficiente efectuar cualquiera de las clasificaciones anteriores
Para fines de vigilancia, el diagnóstico de SIDA sigue en pie incluso si, después de tratamiento, CD4+ Conteo de células t supera 200 por μl de sangre o se curaron otras enfermedades ayuda-que definen.[2]
Prevención

Contacto sexual
Consistente condón uso reduce el riesgo de transmisión del VIH en aproximadamente un 80% a largo plazo.[103] Cuando los condones se utilizan consistentemente por una pareja en la que una persona está infectada, la tasa de infección por VIH es menos del 1% por año.[104] Hay algunas pruebas que sugieren que condones femeninos puede proporcionar un nivel de protección equivalente.[105] Aplicación de un gel vaginal que contiene tenofovir (un inhibidor de la transcriptasa reversa) inmediatamente antes de sexo parece reducir las tasas de infección en aproximadamente un 40% entre las mujeres africanas.[106] Por el contrario, el uso de la espermicida nonoxinol-9 puede aumentar el riesgo de transmisión debido a su tendencia a causar irritación vaginal y rectal.[107]
Circuncisión en El África subsahariana "reduce el contagio del VIH por los hombres heterosexuales de entre 38% y 66% más de 24 meses".[108] Debido a estos estudios, tanto el Organización Mundial de la salud y DE ONUSIDA se recomienda a la circuncisión masculina como método de prevención de la transmisión de VIH de mujer a hombre en 2007 en áreas con altas tasas de VIH.[109] Sin embargo, se disputa si protege contra la transmisión de hombre a mujer,[110][111] y si es de beneficio en países desarrollados y entre hombres que tienen sexo con hombres es indeterminado.[112][113][114] La sociedad internacional de antivirales, sin embargo, recomendamos para todos los varones heterosexuales sexualmente activos y que se discute como una opción con hombres que tienen sexo con hombres.[115] Algunos expertos temen que una baja percepción de vulnerabilidad entre los hombres circuncidados puede causar comportamiento de toma de riesgos más sexual, negando así sus efectos preventivos.[116]
Programas de fomento abstinencia sexual no parecen afectar el posterior riesgo de VIH.[117] Evidencia de algún beneficio de Educación entre pares es igualmente pobre.[118] Educación sexual integral en la escuela puede disminuir el comportamiento de alto riesgo.[119] Una minoría de jóvenes continúa comprometerse en prácticas de alto riesgo a pesar de saber sobre el VIH/SIDA, subestimar su riesgo de infectarse con el VIH.[120] Asesoramiento voluntario y pruebas personas VIH no afecta el comportamiento de riesgo en los que un resultado negativo pero aumentar el uso del condón en aquellos que tienen prueba positiva.[121] No se sabe si el tratamiento de otras infecciones de transmisión sexual es eficaz en prevención del VIH.[55]
Antes de la exposición
Tratamiento antirretroviral en personas con VIH cuyos CD4 cuenta ≤ 550 células/μl es una forma muy efectiva para prevenir la infección por el VIH de su pareja (una estrategia conocida como tratamiento como prevención o TASP).[122] TASP se asocia con una reducción de 10 a 20 veces en el riesgo de transmisión.[122][123] La profilaxis pre-exposición (PrEP) con una dosis diaria de medicamentos tenofovir, con o sin emtricitabina, es eficaz en un número de grupos incluyendo hombres que tienen sexo con hombres, parejas donde uno es heterosexuales jóvenes y positivo de VIH en África.[106] También puede ser eficaz en usuarios de drogas intravenosas con un estudio encontrando una disminución del riesgo de 0,7 a 0,4 por 100 años persona.[124]
Precauciones universales dentro del entorno de atención médica cree que son eficaces para disminuir el riesgo de VIH.[125] Uso de drogas intravenosas es un importante factor de riesgo y reducción de daños estrategias tales como programas de intercambio de agujas y terapia de sustitución de opiáceos parecen eficaces en la disminución de este riesgo.[126][127]
Posterior a la exposición
Un curso de antirretrovirales administrados dentro de 48 a 72 horas después de la exposición a secreciones de sangre o genitales de VIH positivo se conoce como profilaxis postexposición (PEP).[128] El uso de agente único zidovudine reduce el riesgo de una infección por el VIH cinco veces después de lesión del palillo de la aguja.[128] A partir de 2013, el régimen de prevención en los Estados Unidos consiste en tres medicamentos:tenofovir, emtricitabina y Raltegravir— como esto puede reducir el riesgo aún más.[129]
Se recomienda el tratamiento PEP después de un agresión sexual Cuando el agresor es conocido por ser VIH positivo, pero es polémico cuando se desconoce su estado VIH.[130] La duración del tratamiento es generalmente cuatro semanas[131] y se asocia con frecuencia a efectos adversos, donde se utiliza zidovudina, alrededor del 70% de los casos resultar en efectos adversos como náuseas (24%), fatiga (22%), emocionales (13%) y dolores de cabeza (9%).[46]
Madre a hijo
Programas para prevenir la transmisión vertical del VIH (de madres a hijos) puede reducir las tasas de transmisión por 92-99%.[71][126] Esto implica principalmente el uso de una combinación de medicamentos antivirales durante el embarazo y después del nacimiento en el bebé y potencialmente incluye alimentación con biberón en lugar de lactancia materna.[71][132] Si la alimentación de sustitución es aceptable, factible, asequible, sostenible y seguro, las madres deben evitar lactancia materna sus bebés; sin embargo la lactancia materna exclusiva se recomienda durante los primeros meses de vida si no es el caso.[133] Si la lactancia materna exclusiva se lleva a cabo, la disposición de la profilaxis antirretroviral prolongada al niño disminuye el riesgo de transmisión.[134] En el año 2015, Cuba se convirtió en el primer país en el mundo para erradicar la transmisión del VIH madre a hijo.[135]
Vacunación
Actualmente, hay no con licencia vacuna contra la para el VIH o SIDA.[12] La vacuna más efectiva prueba hasta la fecha, RV 144, se publicó en 2009 y encontró una reducción parcial en el riesgo de transmisión de aproximadamente 30%, estimular la esperanza en la comunidad de investigación de desarrollo de una vacuna verdaderamente eficaz.[136] Ensayos adicionales de la vacuna RV 144 están en curso.[137][138]
Tratamiento
Actualmente no existe cura ni eficaz Vacuna contra el VIH. El tratamiento consiste en terapia antiretroviral altamente activa (HAART) que retarda la progresión de la enfermedad.[139] A partir de 2010 más de 6,6 millones de personas fueron tomando en países de ingresos bajos y medianos.[140] El tratamiento también incluye tratamiento activo y preventivo de infecciones oportunistas.
Terapia antiviral

Opciones actuales de HAART son combinaciones (o "cocteles") que consiste en al menos tres medicamentos pertenecientes al menos dos tipos o "clases", de antiretroviral agentes.[141] Inicialmente el tratamiento es típicamente una inhibidor no nucleósido de la transcriptasa reversa (NNRTI) más dos inhibidores nucleósidos de la transcriptasa reversa (NRTI).[142] NRTIs típicos incluyen: zidovudine (AZT) o tenofovir (TDF) y lamivudina (3TC) o emtricitabina (FTC).[142] Combinaciones de agentes que incluyen inhibidores de la proteasa (PI) se utilizan si el anterior régimen pierde efectividad.[141]
La Organización Mundial de la salud y los Estados Unidos recomienda antiretrovirales en personas de todas las edades, incluyendo mujeres embarazadas tan pronto como se hace el diagnóstico independientemente del recuento de CD4.[13][115][143] Una vez que se inicia el tratamiento es aconsejable que se continúa sin interrupciones o "vacaciones".[26] Muchas personas son diagnosticadas sólo después de tratamiento idealmente debe haber comenzado.[26] El resultado deseado del tratamiento es un recuento de plasma HIV-RNA de largo plazo por debajo de 50 copias/mL.[26] Inicialmente se recomiendan niveles para determinar si el tratamiento es eficaz después de cuatro semanas y una vez que los niveles caen por debajo de 50 copias/mL comprueba cada tres a seis meses son típicamente adecuadas.[26] Control inadecuado se considera superior a 400 copias/mL.[26] Basado en estos criterios el tratamiento es eficaz en más del 95% de las personas durante el primer año.[26]
Beneficios del tratamiento incluyen un menor riesgo de progresión a SIDA y una disminución del riesgo de muerte.[144] En el mundo en desarrollo tratamiento también mejora la salud física y mental.[145] Con el tratamiento existe un riesgo de 70% reducido de adquirir tuberculosis.[141] Beneficios adicionales incluyen una disminución del riesgo de transmisión de la enfermedad a los compañeros sexuales y una disminución en la transmisión de madre a hijo.[141] La efectividad del tratamiento depende en gran parte el cumplimiento.[26] Razones para la no adherencia incluyen acceso pobre al cuidado médico,[146] ayudas sociales inadecuadas, enfermedad mental y abuso de drogas.[147] La complejidad de los regímenes de tratamiento (debido a la píldora número y frecuencia de dosificación) y efectos adversos puede reducir la adherencia.[148] A pesar de que costo es un problema importante con algunos de los medicamentos,[149] 47% de los que necesitaran los tomaban en países de bajos y medianos ingresos a partir de 2010[140] y la tasa de adherencia es similar en países de bajos ingresos y altos ingresos.[150]
Eventos adversos específicos están relacionados con el agente antirretroviral tomado.[151] Algunos eventos adversos relativamente comunes incluyen: síndrome de lipodistrofia, dislipidemia, y mellitus de la diabetes, especialmente con los inhibidores de la proteasa.[2] Otros síntomas comunes incluyen diarrea,[151][152] y un mayor riesgo de enfermedades cardiovasculares.[153] Nuevos tratamientos recomendados están asociados con menos efectos adversos.[26] Ciertos medicamentos pueden estar asociados con defectos de nacimiento y por lo tanto puede ser inadecuado para las mujeres con la esperanza de tener hijos.[26]
Recomendaciones de tratamiento para los niños son algo diferentes de los adultos. La Organización Mundial de la salud recomienda tratar a todos los niños menores de 5 años de edad; los niños sobre los 5 son tratados como adultos.[154] Las directrices de Estados Unidos recomiendan tratar a todos los niños menores de 12 meses de edad y todos aquellos con conteos de VIH ARN superiores a 100.000 copias/mL entre un año y cinco años de edad.[155]
Infecciones oportunistas
Medidas para prevenir las infecciones oportunistas son efectivas para muchas personas con VIH/SIDA. Además de mejorar la actual enfermedad, tratamiento con antirretrovirales reduce el riesgo de contraer infecciones oportunistas adicionales.[151] Adultos y adolescentes que viven con el VIH (incluso en terapia anti-retroviral) sin evidencia de tuberculosis activa en los entornos con carga alta de tuberculosis deben recibir tratamiento preventivo con isoniazida (IPT), el prueba cutánea de tuberculina puede utilizarse para ayudar a decidir si se necesita la IPT.[156] Vacunación contra hepatitis A y B se recomienda para todas las personas en riesgo de VIH antes de que se infectan; sin embargo también puede ser administrado después de la infección.[157] Trimetoprima/sulfametoxazol profilaxis entre cuatro y seis semanas de edad y cesar la lactancia materna en los recién nacidos de madres VIH-positivas es recomendada en recursos limitados.[158] También se recomienda para prevenir la PCP cuando recuento de CD4 de una persona está por debajo de 200 células/uL y en los que tiene o anteriormente ha tenido PCP.[159] Personas con inmunosupresión importante también se recomienda recibir terapia profiláctica para toxoplasmosis y Meningitis de Cryptococcus.[160] Las medidas preventivas adecuadas han reducido la tasa de estas infecciones en un 50% entre 1992 y 1997.[161]
Dieta
El Organización Mundial de la salud (OMS) ha publicado recomendaciones sobre los requisitos de nutrientes en VIH/SIDA.[162] Se promueve una dieta general saludable. Cierta evidencia ha demostrado un beneficio de micronutrientes suplementos.[163] Evidencia de la suplementación con selenio se mezcla con cierta evidencia tentativa de beneficio.[164] Hay cierta evidencia que la vitamina A la suplementación en niños reduce la mortalidad y mejora el crecimiento.[163] En África, en las mujeres embarazadas y lactantes nutricionalmente comprometidas un multivitamínico la suplementación ha mejorado los resultados para las madres y los niños.[163] Ingesta de micronutrientes en RDA niveles de los adultos infectados por el VIH es recomendado por la OMS; mayor ingesta de vitamina A, cinc, y el hierro puede producir efectos adversos en adultos positivos de VIH y no se recomienda a menos que haya deficiencia documentada.[162][165][166][167]
Medicina alternativa
En los Estados Unidos, aproximadamente el 60% de las personas con VIH utilizan diversas formas de medicina complementaria o alternativa,[168] Aunque no se ha establecido la eficacia de la mayoría de estas terapias.[169] No hay pruebas suficientes para apoyar el uso de hierbas medicinales.[170] Hay pruebas insuficientes para recomendar o apoyar el uso de cannabis medicinal para tratar de aumentar la ganancia de apetito o peso.[171]
Pronóstico

|
no hay datos
≤ 10
10 – 25
25-50
50 – 100
100 – 500
500-1000
|
1000 – 2500
2500 – 5000
5000-7500
7500-10000
10000-50000
≥ 50000
|
VIH/SIDA se ha convertido en un crónica en lugar de una enfermedad aguda fatal en muchas áreas del mundo.[172] Pronóstico varía entre personas, y el conteo de CD4 y carga viral son útiles para los resultados previstos.[25] Sin tratamiento, un promedio del tiempo de supervivencia después de la infección con el VIH se estima en 9 a 11 años, dependiendo del subtipo de VIH.[14] Después de la diagnosis del SIDA, si el tratamiento no está disponible, la supervivencia oscila entre 6 y 19 meses.[173][174] HAART adecuada prevención de las infecciones oportunistas reduce la tasa de mortalidad en un 80%, y eleva la esperanza de vida de un adulto joven recién diagnosticado a los 20-50 años.[172][175][176] Esto es entre dos tercios[175] y casi de la población en general.[26][177] Si el tratamiento se inicia a finales de la infección, el pronóstico no es tan bueno:[26] por ejemplo, si el tratamiento se inicia después de la diagnosis del SIDA, la esperanza de vida es de ~ 10 – 40 años.[26][172] La mitad de los recién nacidos con muere de VIH antes de dos años de edad sin tratamiento.[158]
Las principales causas de muerte por VIH/SIDA son infecciones oportunistas y cáncer, los cuales con frecuencia son el resultado de la falta progresiva del sistema inmune.[161][178] Riesgo de cáncer parece aumentar una vez que el conteo de CD4 está por debajo de 500/μL.[26] La tasa de progresión de la enfermedad clínica varía ampliamente entre individuos y se ha demostrado para ser afectado por una serie de factores como la susceptibilidad de una persona y la función inmune;[179] su acceso a la salud, la presencia de co infecciones;[173][180] y la cepa particular (o cepas) del virus.[181][182]
Tuberculosis coinfección es una de las principales causas de enfermedad y muerte en las personas con VIH/SIDA está presente en un tercio de todas las personas infectadas por el VIH y que el 25% de las muertes relacionadas con el VIH.[183] El VIH es también uno de los más importantes factores de riesgo para la tuberculosis.[184] Hepatitis C es otra Co-infección común donde cada enfermedad aumenta la progresión de la otra.[185] Son los dos cánceres más comunes asociados con el VIH/SIDA Sarcoma de Kaposi y relacionadas con el SIDA linfoma no Hodgkin.[178]
Incluso con tratamiento anti-retroviral, a largo plazo personas infectadas con VIH pueden experimentar trastornos neurocognitivos,[186] osteoporosis,[187] neuropatía,[188] tipos de cáncer,[189][190] nefropatía,[191] y enfermedades cardiovasculares.[152] Algunas condiciones como Lipodistrofia puede ser causada tanto por el VIH y su tratamiento.[152]
Epidemiología

|
No hay datos
< 0,10
0.10 – 0.5
0,5 – 1
|
1 – 5
5-15
15-50
|
VIH/SIDA es una pandemia de.[193] A partir de 2014, aproximadamente 37 millones de personas tienen VIH en todo el mundo con el número de nuevas infecciones ese año siendo aproximadamente 2 millones.[194] Esto es de 3,1 millones de nuevas infecciones en 2001.[195] De estos 37 millones más de la mitad son mujeres y 2,6 millones son menores de 15 años.[194][196] Resultó en aproximadamente 1,2 millones de muertes en el año 2014,[194] abajo de un pico de 2,2 millones en 2005.[140][195]
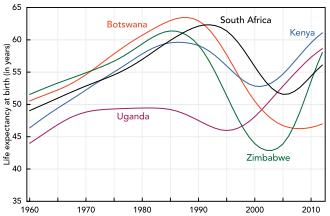
El África subsahariana es la región más afectada. En 2010, un estimado de 68% (22,9 millones) de todos los casos de VIH y 66% de las muertes (1,2 millones) ocurrieron en esta región.[197] Esto significa que alrededor del 5% de la población adulta está infectado[198] y se cree para ser la causa del 10% de todas las muertes en niños.[199] Aquí a diferencia de otras regiones las mujeres componen casi el 60% de los casos.[197] Sudáfrica tiene la mayor población de personas con el VIH de cualquier país del mundo en 5,9 millones.[197] Esperanza de vida se ha reducido en los países más afectados por VIH/SIDA; por ejemplo, en 2006 se estimó que había caído de 65 a 35 años en Botswana.[16] Transmisión de madre a hijo, a partir de 2013, en Botswana y Sudáfrica ha disminuido a menos del 5% con mejora en muchas otras naciones africanas debido a la mejora del acceso al tratamiento antirretroviral.[200]
Sur y sudeste de Asia es el segundo más afectado; en 2010 esta región contiene un estimado 4 millones casos o 12% de todas las personas viven con el VIH en aproximadamente 250.000 muertes.[198] Aproximadamente 2,4 millones de estos casos son en la India.[197]
En 2008 en los Estados Unidos cerca de 1,2 millones de personas vivían con el VIH, resultando en unos 17.500 muertes. Los centros para prevención y Control de enfermedades estima que en 2008 el 20% de los estadounidenses infectados eran consciente de su infección.[201] En el Reino Unido a partir de 2009 había aproximadamente 86.500 casos que resultaron en 516 muerte.[202] En Canadá en 2008 había unos 65.000 casos causando 53 muertes.[203] Entre el primer reconocimiento del SIDA en 1981 y 2009 ha llevado a casi 30 millones de muertes.[204] Prevalencia es más baja en Medio Oriente y África del norte al 0.1% o menos, Asia del este en el 0,1% y Europa occidental y Central al 0.2%.[198] Son los países más afectados europeos, en las estimaciones de 2009 y 2012, Rusia, Ucrania, Letonia, Moldova, Portugal y Bielorrusia, en orden decreciente de prevalencia.[205]
Historia
Descubrimiento

SIDA en primer lugar clínicamente se observó en 1981 en los Estados Unidos.[34] Los casos iniciales fueron un grupo de hombres homosexuales y usuarios de drogas de inyección sin causa conocida de la inmunidad deteriorada que mostró síntomas de Neumonía por Pneumocystis carinii neumonía (PCP), una rara infección oportunista que se sabe para ocurrir en personas con muy comprometido sistemas inmunes.[206] Poco después, un inesperado número de hombres homosexuales desarrolló un cáncer de piel previamente rara llamado Sarcoma de Kaposi (KS).[207][208] Surgieron muchos más casos de PCP y KS, alerta Estados Unidos centros para el Control y prevención de enfermedades (CDC) y se formó una fuerza de tarea de CDC para controlar el brote.[209]
En los primeros días, los CDC no tienen un nombre oficial para la enfermedad, a menudo refiriéndose a él por medio de las enfermedades que se asocian a ella, por ejemplo, linfadenopatía, la enfermedad después de lo cual los descubridores del VIH llamado originalmente el virus.[210][211] También utilizaban Sarcoma de Kaposi e infecciones oportunistas, el nombre por el cual un grupo de trabajo había sido creado en 1981.[212] En un momento, el CDC acuñó la frase "la enfermedad del H 4", ya que el síndrome parece afectar a los usuarios de heroína, los homosexuales, hemofílicos, y Haitianos.[213][214] En la prensa general, el término "Cuadrícula", que estaba parado para deficiencia inmune gay-relacionada con, había sido acuñado.[215] Sin embargo, después de determinar que el SIDA no era aislada a la comunidad gay,[212] fue observado que el término GRID fue engañosa y el término SIDA se introdujo en una reunión en julio de 1982.[216] De septiembre de 1982 el CDC comenzó refiriéndose a la enfermedad como el SIDA.[217]
En 1983, dos grupos de investigación independiente dirigido por Robert Gallo y Luc Montagnier declaró que un nuevo retrovirus puede han sido infección las personas con SIDA y publicaron sus hallazgos en el mismo número de la revista Ciencia.[218][219] Gallo afirmó que su grupo había aislado de una persona con SIDA virus era llamativo similar en forma al otro virus T-linfotrópico humanos (HTLVs) su grupo había sido el primero en aislar. Grupo de gallo llamado su virus recién aislados HTLV-III. Al mismo tiempo, grupo de Montagnier aisló un virus de una persona que presenta con hinchazón de la los ganglios linfáticos del cuello y debilidad física, dos síntomas característicos del SIDA. Contradiciendo el informe del grupo de Gallo, Montagnier y sus colegas demostraron que las proteínas de la base de este virus inmunológicamente distintas de las de HTLV-i. El grupo de Montagnier nombre sus virus virus aislados de asociados a linfadenopatía (LAV).[209] Como estos dos virus resultaron para ser el mismo, en 1986, fueron retitulados LAV y HTLV-III VIH.[220]
Orígenes

VIH-1 y VIH-2 se creen para haber originado en no humano primates en África Centro-Occidental y transferido a los seres humanos a principios del siglo XX.[17] VIH-1 parece haberse originado en el sur Camerún a través de la evolución de la SIV(cpz), una virus de la inmunodeficiencia de los simios (SIV) que infecta a salvaje chimpancés (VIH-1 desciende desde el SIVcpz en la subespecie de chimpancé Troglodytes de troglodytes pan).[221][222] El pariente más cercano del VIH-2 es SIV(smm), un virus de la mangabey tiznado (Cercocebus atys atys), un mono del viejo mundo viven en costero África del oeste (del sur Senegal occidental Côte d ' Ivoire).[87] Monos del nuevo mundo tales como la mono lechuza son resistentes a la VIH-1 infección, posiblemente debido a una genómica fusión de los dos genes de resistencia viral.[223] VIH-1 se cree que han saltado la barrera de las especies en al menos tres ocasiones, dando lugar a los tres grupos del virus, M, N y O.[224]
Hay evidencia de que los seres humanos que participan en carne de caza actividades, como cazadores o como proveedores de carne de caza, adquieran comúnmente SIV.[225] Sin embargo, el SIV es un virus débil que normalmente es suprimido por el sistema inmunológico humano dentro de las semanas de la infección. Se cree que varias transmisiones del virus de persona a persona en rápida sucesión están necesarias para permitir el tiempo suficiente para mutarse en VIH.[226] Además, debido a su relativamente bajo de la transmisión persona a persona, SIV sólo puede propagarse en la población en presencia de uno o más canales de transmisión de alto riesgo, que se cree que han estado ausentes en África antes del siglo XX.
Canales de transmisión de alto riesgo propuesta específica, permitiendo que el virus se adapte a los seres humanos y extendió por toda la sociedad, dependen del tiempo propuesto de la travesía de animal a humano. Estudios genéticos del virus sugieren que el ancestro común más reciente del grupo M del VIH-1 se remonta a alrededor del año 1910.[227] Los autores de este noviazgo vinculan con la aparición de la epidemia del VIH colonialismo y crecimiento de las grandes ciudades de África coloniales, conduce a cambios sociales, incluyendo un mayor grado de promiscuidad sexual, la propagación de prostitucióny el acompañamiento de alta frecuencia de enfermedades de úlcera genital (tales como sífilis) en las nacientes ciudades coloniales.[228] Mientras que las tasas de transmisión del VIH durante el coito son bajas circunstancias regulares, se aumentó muchas veces si uno de los socios sufre de una infección de transmisión sexual que causan úlceras genitales. Ciudades coloniales de principios de 1900 fueron notables debido a su alta prevalencia de las úlceras de la prostitución y la genital, al grado que, a partir de 1928, hasta 45% de residentes femeninos de este Kinshasa se piensa para haber sido prostitutas, y, a partir de 1933, alrededor del 15% de todos los residentes de la misma ciudad había sífilis.[228]
Una visión alternativa es que médico inseguro prácticas en África después de la II Guerra Mundial, como sin esterilizar reutilización de jeringas de uso individual durante la vacunación en masa, antibiótica y campañas de tratamiento contra la malaria, el vector inicial que permitió el virus para adaptarse a los seres humanos y difundir.[226][229][230]
El caso documentado más temprano del VIH en humanos se remonta a 1959 en la Congo.[231] El más temprano retrospectivo descrito caso de SIDA se cree para haber sido en principio de Noruega en 1966.[232] En julio de 1960, tras su independencia, la Las Naciones Unidas reclutó a Francófona expertos y técnicos de todo el mundo para ayudar a llenar las lagunas administrativas dejadas por Bélgica, que no dejó detrás una elite africana para gobernar el país. Por 1962, haitianos componen el segundo grupo de expertos bien educados (fuera de los 48 grupos nacionales contratados), que sumaron alrededor de 4500 en el país.[233][234] Dr. Jacques Pépin, un Quebecer autor de la Los orígenes del SIDA, estipula que Haití fue uno de los puntos de entrada del VIH a los Estados Unidos y que uno de ellos haya podido a VIH detrás a través del Atlántico en la década de 1960.[234] Aunque el virus puede haber sido presente en los Estados Unidos desde 1966,[235] la gran mayoría de las infecciones que ocurren fuera de África subsahariano (incluidos los Estados Unidos) se remonta a un individuo desconocido que se infectaron con el VIH en Haití y entonces la infección a los Estados Unidos un tiempo alrededor de 1969.[236] La epidemia entonces propagarse rápidamente entre los grupos de alto riesgo (inicialmente, promiscuidad sexual hombres que tienen sexo con hombres). En 1978, la prevalencia del VIH-1 entre homosexuales residentes masculinos de Ciudad de Nueva York y San Francisco se estimó en 5%, lo que sugiere que varios miles de personas en el país habían sido infectados.[236]
Sociedad y cultura
Estigma

Estigma del SIDA existe en el mundo en una variedad de maneras, incluyendo ostracismo, rechazo, discriminación y prevención del VIH infectaron personas; pruebas sin previo obligatorio del VIH consentimiento o protección de confidencialidad; violencia contra el VIH infectados por individuos o personas que se perciben para ser infectado con el VIH; y de la cuarentena de los individuos infectados por el VIH.[19] Relacionados con el estigma de la violencia o el miedo de la violencia impide que muchas personas que buscan VIH pruebas, regresan por sus resultados, o asegurar el tratamiento, posiblemente convirtiendo lo que podría ser una enfermedad crónica manejable en una sentencia de muerte y perpetuando la propagación del VIH.[238]
Estigma del SIDA se ha dividido más lejos en las tres categorías siguientes:
- Estigma del SIDA instrumental— un reflejo del miedo y aprehensión que pueden estar asociados con alguna enfermedad mortal y transmisible.[239]
- Estigma del SIDA simbólico— el uso del VIH/SIDA a expresados actitudes hacia los grupos sociales o estilos de vida parecen para estar asociados con la enfermedad.[239]
- Estigma del SIDA cortesía-estigmatización de las personas conectadas al tema de personas VIH/SIDA o VIH positivo.[240]
A menudo, el estigma del SIDA se expresa junto con uno o más otros estigmas, particularmente aquellos asociados con la homosexualidad, bisexualidad, promiscuidad, prostitución, y uso de drogas intravenosas.[241]
En muchos países desarrollados, hay una asociación entre SIDA y homosexualidad o bisexualidad, y esta asociación se correlaciona con niveles más altos de prejuicio sexual, tales como contra homosexuales/bisexuales actitudes.[242] También existe una aparente asociación entre el SIDA y comportamiento sexual de un macho todos, incluidas las relaciones sexuales entre hombres no infectados.[239] Sin embargo, el modo dominante de propagación a nivel mundial para el VIH sigue siendo la transmisión heterosexual.[243]
En 2003, como parte de una reforma global de la legislación del matrimonio y de la población, se convirtió en legal para las personas con SIDA para casarse en China.[244]
Impacto económico
VIH/SIDA afecta a la economía de los individuos y países.[199] El producto interno bruto de los países más afectados ha disminuido debido a la falta de capital humano.[199][245] Sin una nutrición adecuada, cuidado de la salud y la medicina, grandes cantidades de personas mueren de complicaciones relacionadas con el SIDA. No sólo serán incapaces de trabajar, pero también requerirá atención médica significativa. Se estima que en 2007 eran 12 millones Huérfanos de SIDA.[199] Muchos son cuidados por abuelos ancianos.[246]
Regresar al trabajo después de comenzar el tratamiento para el VIH/SIDA es difícil, y las personas afectadas a menudo trabajan menos que el trabajador promedio. Desempleo en personas con VIH/SIDA también están asociadas con Ideación suicida, problemas de memoria y aislamiento social; aumenta empleo autoestima, sentido de dignidad, confianza, y calidad de vida. Una revisión Cochrane de 2015 encontró evidencia de baja calidad que tratamiento antirretroviral ayuda a personas con trabajo de VIH/SIDA más y aumenta la probabilidad de que una persona con VIH/SIDA se emplearán.[247]
Afectando principalmente jóvenes adultos, SIDA reduce la población de sujetos, a su vez reduciendo los recursos disponibles para gastos públicos como educación y servicios de salud no relacionados con el SIDA dando por resultado una mayor presión para las finanzas y crecimiento más lento de la economía del estado. Esto provoca un crecimiento más lento de la tasa base, un efecto que es reforzado si hay gastos crecientes en el tratamiento de los enfermos, formación (para sustituir a trabajadores enfermos), pago por enfermedad y cuidado de los huérfanos de SIDA. Esto es especialmente cierto si el fuerte aumento en la mortalidad adulta cambia de puesto la responsabilidad y la culpa de la familia al gobierno en el cuidado de estos huérfanos.[246]
A nivel del hogar, SIDA provoca tanto pérdida de ingresos y aumento del gasto en salud. Un estudio en Côte d ' Ivoire demostró que los hogares con una persona con VIH/SIDA pasaron dos veces más en gastos médicos como otras familias. Este gasto adicional también deja menos ingresos para gastar en educación y otras inversiones personales o familiares.[248]
Religión y SIDA
El tema de la religión y el SIDA se ha convertido en polémico en los últimos veinte años, principalmente porque algunas autoridades religiosas han declarado públicamente su oposición al uso de condones.[249][250] El enfoque religioso para evitar la propagación del SIDA según un informe por el experto Matthew Hanley titulado de la salud La iglesia católica y la Crisis mundial del SIDA sostiene que se necesitan cambios culturales incluyendo un volver-énfasis en la fidelidad dentro del matrimonio y la abstinencia sexual fuera de ella.[250]
Algunas organizaciones religiosas han afirmado que la oración puede curar VIH/SIDA. En 2011, la BBC informó de que algunas iglesias en Londres fueron afirmando que oración curar el SIDA y la Caballo de alquiler-basado en el centro para el estudio de Salud Sexual y VIH informó que varias personas dejaron de tomar su medicación, a veces por Consejo directo de su pastor, a un número de muertes.[251] El Iglesia sinagoga de todas las Naciones anuncian un "agua unción" promover el Dios de curativo, aunque el grupo negar asesorando a la gente que deje de tomar medicación.[251]
Representación de los medios de comunicación
Uno de los primeros casos de alto perfil del SIDA fue el americano Rock Hudson, un actor gay que había sido casado y divorciado antes en su vida, que murió el 02 de octubre de 1985 tras haber anunciado que estaba sufriendo a causa del virus el 25 de julio de ese año. Él había sido diagnosticado en 1984.[252] Una notable británica víctima de SIDA ese año fue Nicholas Eden, un político homosexual y un hijo del primer ministro Anthony Eden.[253] En 24 de noviembre de 1991, el virus cobró la vida de estrella del rock británico Freddie Mercury, vocalista de la banda Reina, que murió de una enfermedad relacionada con el SIDA que sólo reveló la diagnosis el día anterior.[254] Sin embargo, él había sido diagnosticado como Seropositivo en 1987.[255] Uno de los primeros casos heterosexuales de alto perfil del virus fue Arthur Ashe, el jugador de tenis estadounidense. Él fue diagnosticado como VIH positivo en 31 de agosto de 1988, después de haber contraído el virus de las transfusiones de sangre durante la cirugía de corazón en la década de 1980. Otras pruebas dentro de las 24 horas del diagnóstico inicial revelaron que Ashe tenía SIDA, pero no le dijo a la opinión pública acerca de su diagnóstico hasta abril de 1992.[256] Murió a consecuencia de ello el 06 de febrero de 1993 a sus 49 años.[257]
Fotografía de Therese Frare de activista gay David Kirby, como él pone morir de SIDA mientras que rodeado de familia, fue tomada en abril de 1990. Revista LIFE dijo que la foto se convirtió en una imagen "más fuertemente identificada con la epidemia de VIH/SIDA." se muestra en la fotografía Revista LIFE, fue el ganador de la World Press Photoy adquirió notoriedad en todo el mundo después de ser utilizado en un United Colors de Benetton campaña de publicidad en 1992.[258] En 1996, Johnson Aziga, un canadiense nacido en Uganda fue diagnosticado con el VIH, pero posteriormente tuvo relaciones sexuales sin protección con las 11 mujeres sin revelar su diagnóstico. 2003 siete había contraído VIH y dos murieron de complicaciones relacionadas con el SIDA.[259][260] Aziga fue declarado culpable de asesinato de primer grado y se expone a una condena a cadena perpetua.[261]
Transmisión criminal
Transmisión criminal del VIH es la intencional o imprudente infección de una persona con la virus de inmunodeficiencia humana (VIH). Algunos países o jurisdicciones, incluyendo algunas zonas de los Estados Unidos, tienen leyes que criminalizan la transmisión del VIH o exposición.[262] Otros pueden cobrar el acusado bajo leyes promulgadas antes de la pandemia del VIH.
Conceptos erróneos
Hay muchos conceptos erróneos sobre el VIH y el SIDA. Tres de los más comunes son que el SIDA puede propagarse a través del contacto casual, que relaciones sexuales con una Virgen curará el SIDA,[263][264][265] y que el VIH puede infectar a sólo homosexuales y usuarios de drogas. En 2014, algunos entre el público británico que os ha parecido incorrecto podrían contraer el VIH de besos (16%), compartir un vaso (5%), expectoración (16%), un asiento de baño público (4%) y tos o estornudo (5%).[266] Otros conceptos erróneos son que todo acto de coito anal entre dos hombres gays no infectados puede conducir a la infección por VIH, y que la discusión abierta del VIH y la homosexualidad en las escuelas conducirá a mayores tasas de SIDA.[267][268]
Un pequeño grupo de individuos continúan disputa la conexión entre el VIH y SIDA,[269] la existencia del VIH sí mismo, o la validez de los métodos de pruebas y tratamiento del VIH.[270][271] Estas afirmaciones, conocidas como Denialism del SIDA, han sido examinadas y rechazadas por la comunidad científica.[272] Sin embargo, han tenido un impacto político significativo, especialmente en África del sur, donde el gobierno oficial del abrazo de denialism del SIDA (1999 – 2005) fue el responsable de su respuesta ineficaz a la epidemia de SIDA de ese país y ha sido culpada de cientos de miles de muertes evitables y de infecciones por el VIH.[273][274][275]
Varios desacreditado teorías de la conspiración han sostenido que el VIH fue creado por científicos, ya sea accidentalmente o deliberadamente. Operación INFEKTION era un soviético en todo el mundo medidas activas operación para extender la afirmación de que Estados Unidos había creado VIH/SIDA. Las encuestas muestran que un número significativo de personas creía – y sigue creyendo – en tales afirmaciones.[276]
Investigación
Investigación del VIH/SIDA incluye todos investigación médica que intenta prevenir, tratar o curar el VIH/SIDA junto con la investigación fundamental sobre la naturaleza de VIH como un agente infeccioso y el SIDA como la enfermedad causada por el VIH.
Muchos gobiernos e instituciones de investigación participaron en investigación del VIH/SIDA. Esta investigación incluye el comportamiento intervenciones de salud tales como educación sexual, y desarrollo de fármacos, tales como la investigación en microbicidas para enfermedades de transmisión sexual, Vacunas contra el VIH, y medicamentos antirretrovirales. Otras áreas de investigación médica incluyen los temas de la profilaxis pre-exposición, profilaxis postexposición, y la circuncisión y el VIH.
Referencias
- ^ a b c d "Etapas del VIH". Departamento de salud y servicios humanos. Dec de 2010. 13 de junio, 2012.
- ^ a b c d e f Mandell, Bennett y Dolan (2010). Capítulo 121.
- ^ "Clasificación de VIH: CDC y la OMS los sistemas de puesta en escena". Guía para la atención clínica del VIH/SIDA. Programa Centro de capacitación y educación sobre el SIDA. 21 de noviembre 2015.
- ^ "Día Mundial del SIDA". Organización Mundial de la salud. 16 de junio, 2015.
- ^ Sepkowitz KA (junio de 2001). "SIDA: los primeros 20 años". N. Engl. J. Med. 344 (23): 1764 – 72. doi:10.1056/NEJM200106073442306. PMID 11396444.
- ^ editores, Alexander Krämer, Mirjam Kretzschmar, Klaus Krickeberg, (2010). Conceptos de epidemiología de enfermedades infecciosas modernas, métodos, modelos matemáticos y salud pública (Online-Ausg. ed.). Nueva York: Springer. p. 88. ISBN 9780387938356.
- ^ Wilhelm Kirch (2008). Enciclopedia de la salud pública. Nueva York: Springer. págs. 676-677. ISBN 9781402056130.
- ^ a b c d e f "VIH/SIDA hecho hoja N ° 360". QUE. Noviembre de 2015. 11 de febrero 2016.
- ^ a b c d "Sobre el VIH/SIDA". CDC. 06 de diciembre de 2015. 11 de febrero 2016.
- ^ a b c d e f g h i Markowitz, editado por William N. Rom; editor asociado, Steven B. (2007). Medio ambiente y medicina ocupacional (4ª Ed.). Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins. p. 745. ISBN 978-0-7817-6299-1.
- ^ "VIH y su transmisión". Centros para el Control y la prevención. 2003. archivado de la el original en 04 de febrero de 2005. 23 de mayo, 2006.
- ^ a b ONUSIDA (18 de mayo de 2012). "La búsqueda de una vacuna contra el VIH".
- ^ a b Pauta sobre cuándo iniciar la terapia antirretroviral y la profilaxis pre-exposición para VIH. (PDF). QUE. 2015. p. 13. ISBN 9789241509565.
- ^ a b DE ONUSIDA, QUE (Diciembre de 2007). «2007 epidemia de SIDA» (PDF). 12 de marzo, 2008.
- ^ "Estadísticas básicas". CDC. 03 de noviembre de 2015. 11 de febrero 2016.
- ^ a b Kallings bajo (2008). "la primera pandemia postmoderna: 25 años de VIH/SIDA". Revista de medicina interna. 263 (3): 218 – 43. doi:10.1111/j.1365-2796.2007.01910.x. PMID 18205765.(suscripción requerida)
- ^ a b Sharp, PM; Hahn, BH (septiembre de 2011). "Los orígenes del VIH y la pandemia del SIDA". Perspectivas de Cold Spring Harbor en medicina. 1 (1): a006841. doi:10.1101/cshperspect.a006841. PMC 3234451
 . PMID 22229120.
. PMID 22229120. - ^ Gallo RC (2006). "Una reflexión sobre la investigación del VIH/SIDA después de 25 años". Retrovirología. 3 (1): 72. doi:10.1186/1742-4690-3-72. PMC 1629027
 . PMID 17054781.
. PMID 17054781. - ^ a b c "El impacto del SIDA sobre las personas y las sociedades" (PDF). Informe 2006 sobre la epidemia mundial de SIDA. DE ONUSIDA. 2006. ISBN 92-9173-479-9. 14 de junio, 2006.
- ^ "Cazadores de mito". 14 de febrero 2016.
- ^ McCullom, Rob (26 de febrero de 2013). "Un Papa africano no cambia del Vaticano sobre condones y SIDA previousnext un africano Papa no cambio vistas del Vaticano sobre condones y el SIDA". El Atlántico. 14 de febrero 2016.
- ^ Harden, Victoria Angela (2012). SIDA en el 30: una historia. Potomac Books Inc. p. 324. ISBN 1-59797-294-0.
- ^ a b c d e f g h i j k l m n o p QUE caso las definiciones de VIH para la vigilancia y estadiaje clínico revisado y clasificación inmunológica de la enfermedad relacionada con el VIH en adultos y niños. (PDF). Ginebra: Organización Mundial de la salud. 2007. pp. 6-16. ISBN 978-92-4-159562-9.
- ^ Enfermedades y trastornos. Tarrytown, NY: Marshall Cavendish. 2008. p. 25. ISBN 978-0-7614-7771-6.
- ^ a b c d e f g h i j k l m n Mandell, Bennett y Dolan (2010). Capitulo 118.
- ^ a b c d e f g h i j k l m n o p q Vogel, M; Schwarze-Zander, C; Wasmuth, JC; Spengler, U; Sauerbruch, T; Rockstroh, JK (julio de 2010). "El tratamiento de pacientes con VIH". Deutsches Ärzteblatt internacional. 107 (28-29): 507 – 15; Concurso 516. doi:10.3238/Arztebl.2010.0507. PMC 2915483
 . PMID 20703338.
. PMID 20703338. - ^ Evian, Clive (2006). La atención primaria de VIH/SIDA: una guía práctica para el personal de salud primaria en un entorno clínico y apoyo (Actualizado 4 º Ed.). Houghton [Sudáfrica]: Jacana. p. 29. ISBN 978-1-77009-198-6.
- ^ Charles B. Hicks, MD (2001). Jacques W. A. J. Reeders & Philip Charles Goodman, ed. Radiología del SIDA. Berlín [u.a.]: Springer. p. 19. ISBN 978-3-540-66510-6.
- ^ Elliott, Tom (2012). Notas de la Conferencia: Microbiología médica e infección. John Wiley & Sons. p. 273. ISBN 978-1-118-37226-5.
- ^ a b Blankson, JN (marzo de 2010). "Control de la replicación de VIH-1 en supresores de élite". Medicina de descubrimiento. 9 (46): 261 – 6. PMID 20350494.
- ^ Walker, BD (ago-Sep 2007). "control de la elite de la infección por VIH: implicaciones para las vacunas y el tratamiento". Temas de medicina de VIH: una publicación de la Internacional Sociedad de SIDA, Estados Unidos. 15 (4): 134-6. PMID 17720999.
- ^ Holmes CB, Losina E, Walensky RP, Yazdanpanah Y, Freedberg KA (2003). "Revisión de virus de inmunodeficiencia humana tipo 1 relacionado con las infecciones oportunistas en el África subsahariana". Clin. Infectar. Dis. 36 (5): 656-662. doi:10.1086/367655. PMID 12594648.
- ^ Chu, C; Selwyn, PA (15 de febrero de 2011). "Complicaciones de la infección por el VIH: un enfoque de sistemas". Médico de familia americano. 83 (4): 395-406. PMID 21322514.
- ^ a b c d e Mandell, Bennett y Dolan (2010). Capítulo 169.
- ^ Mittal, R; Rath, S; Vemuganti, GK (Jul de 2013). "Neoplasia superficial ocular escamosa – Informe sobre etio-patogenia y una actualización en el diagnóstico clinico-patológico.". Diario Saudí de Oftalmología. 27 (3): 177-86. doi:10.1016/j.sjopt.2013.07.002. PMID 24227983.
- ^ "SIDA". MedlinePlus. A.D.A.M.. 14 de junio, 2012.
- ^ Sestak K (julio de 2005). "diarrea crónica y el SIDA: perspectivas en los estudios con primates no humanos". Curr. VIH Res. 3 (3): 199-205. doi:10.2174/1570162054368084. PMID 16022653.
- ^ Murray ED, N Buttner, precio BH (2012). "Depresión y psicosis en la práctica neurológica". En Bradley WG, Daroff RB, Fenichel GM, Jankovic J. Neurología de Bradley en la práctica clínica: consultar expertos – en línea y de impresión, 6e (Bradley, Neurología en práctica clínica e además 2v Set). 1 (6ª Ed.). Filadelfia: Elsevier/Saunders. p. 101. ISBN 1-4377-0434-4.
- ^ a b Smith DK, LA de Grohskopf, RJ negro, Auerbach JD, Veronese F, Struble KA, Cheever L, Johnson M, Paxton LA, IM Onorato, Greenberg AE (21 de enero de 2005). "profilaxis de post-exposición Antiretroviral después inyección-droga sexual, uso, o la otra exposición no ocupacional al VIH en los Estados Unidos: recomendaciones del Departamento de salud y servicios humanos de los Estados Unidos.". MMWR. Recomendaciones e informes: Informe semanal de morbilidad y mortalidad. Recomendaciones e informes / centros para el Control de la enfermedad. 54 (RR-2): 1 – 20. PMID 15660015.
- ^ Coovadia H (2004). "agentes antirretrovirales — la mejor manera de proteger a los bebés contra el VIH y salvar a sus madres por SIDA". N. Engl. J. Med. 351 (3): 289-292. doi:10.1056/NEJMe048128. PMID 15247337.
- ^ C de Kripke (01 de agosto de 2007). "Profilaxis antirretroviral para exposición ocupacional al VIH.". Médico de familia americano. 76 (3): 375 – 6. PMID 17708137.
- ^ a b c d Dosekun O, Fox J (julio de 2010). "Tener una visión general de los riesgos relativos de diversas conductas sexuales en la transmisión del VIH.". Opinión actual en VIH y SIDA. 5 (4): 291-7. doi:10.1097/COH.0b013e32833a88a3. PMID 20543603.
- ^ Cunha, Burke (2012). Antibiótico esencial 2012 (11 Ed.). Jones & Bartlett Publishers. p. 303. ISBN 9781449693831.
- ^ a b Boily MC, RF Baggaley, Wang L, B masa, blanco RG, Hayes RJ, Alary M (febrero de 2009). "heterosexual riesgo de infección por VIH-1 por acto sexual: revisión sistemática y metanálisis de estudios observacionales.". Las enfermedades infecciosas del Lancet. 9 (2): 118 – 29. doi:10.1016/S1473-3099 (09) 70021-0. PMID 19179227.
- ^ Baggaley RF, RG blanca, Boily MC (diciembre de 2008). "Revisión sistemática de las probabilidades de transmisión de orogenital VIH-1".. Revista Internacional de Epidemiología. 37 (6): 1255 – 65. doi:10.1093/Ije/dyn151. PMC 2638872
 . PMID 18664564.
. PMID 18664564. - ^ a b c Kripke, C (01 de agosto de 2007). "Profilaxis antirretroviral para exposición ocupacional al VIH". Médico de familia americano. 76 (3): 375 – 6. PMID 17708137.
- ^ van der Kuyl, AC; Cornelissen, M (24 de septiembre de 2007). "Identificación de dos infecciones de VIH-1". Retrovirología. 4:: 67. doi:10.1186/1742-4690-4-67. PMC 2045676
 . PMID 17892568.
. PMID 17892568. - ^ "gays y hombres bisexuales VIH por grupo". www.cdc.gov. 15 de mayo 2016.
- ^ a b c d e f g Boily MC, RF Baggaley, Wang L, B masa, blanco RG, Hayes RJ, Alary M (febrero de 2009). "heterosexual riesgo de infección por VIH-1 por acto sexual: revisión sistemática y metanálisis de estudios observacionales". Las enfermedades infecciosas lancetas. 9 (2): 118-129. doi:10.1016/S1473-3099 (09) 70021-0. PMID 19179227.
- ^ Beyrer, C; Baral, SD; Van Griensven, F; Goodreau, SM; Chariyalertsak, S; Wirtz, AL; Brookmeyer, R (28 de julio de 2012). "Epidemiología global de la infección por VIH en hombres que tienen sexo con hombres". Lanceta. 380 (9839): 367-77. doi:10.1016/S0140-6736 (12) 60821-6. PMID 22819660.
- ^ Yu, M; Vajdy, M (agosto de 2010). "Mucosa VIH transmisión y vacunación estrategias a través de oral en comparación con las vías vaginales y rectales". Juicio de expertos sobre terapia biológica. 10 (8): 1181-95. doi:10.1517/14712598.2010.496776. PMC 2904634
 . PMID 20624114.
. PMID 20624114. - ^ Stürchler, Dieter A. (2006). Exposición una guía a las fuentes de infecciones. Washington, DC: ASM Press. p. 544. ISBN 978-1-55581-376-5.
- ^ otros], editado por Richard Pattman (2010). Manual Oxford de medicina genitourinaria, VIH y salud sexual (2ª ed.). Oxford: Oxford University Press. p. 95. ISBN 978-0-19-957166-6.
- ^ a b c Dosekun, O; Fox, J (julio de 2010). "Tener una visión general de los riesgos relativos de diversas conductas sexuales en la transmisión del VIH". Opinión actual en VIH y SIDA. 5 (4): 291-7. doi:10.1097/COH.0b013e32833a88a3. PMID 20543603.
- ^ a b NG, ser; Butler, LM; Horvath, T; Rutherford, GW (16 de marzo de 2011). Butler, Lisa M, ed. "intervenciones de control de infecciones de transmisión sexual biomédica poblacionales para la reducción de la infección por VIH". Base de datos Cochrane de revisiones sistemáticas (en línea) (3): CD001220. doi:10.1002/14651858.CD001220.pub3. PMID 21412869.
- ^ Anderson, J (febrero de 2012). "mujeres y VIH: maternidad y más". Opinión actual en las enfermedades infecciosas. 25 (1): 58 – 65. doi:10.1097/QCO.0b013e32834ef514. PMID 22156896.
- ^ Kerrigan, Deanna (2012). Las epidemias de VIH Global entre trabajadores del sexo. Publicaciones del Banco Mundial. p. 1. ISBN 978-0-8213-9775-6.
- ^ Aral, Sevgi (2013). La nueva salud pública y prevención de ETS/VIH: Personal, público y enfoques de los sistemas de salud. Springer. p. 120. ISBN 978-1-4614-4526-5.
- ^ Klimas, N; Koneru, AO; Fletcher, MA (junio de 2008). «Resumen del VIH». Medicina psicosomática. 70 (5): 523 – 30. doi:10.1097/Psy.0b013e31817ae69f. PMID 18541903.
- ^ Draughon, JE; Sheridan, DJ (2012). "profilaxis de exposición no ocupacional post después de agresión sexual en los países industrializados de la baja prevalencia del VIH: una revisión". Medicina, salud y psicología. 17 (2): 235-54. doi:10.1080/13548506.2011.579984. PMID 22372741.
- ^ a b Baggaley, RF; Boily, MC; Blanco, RG; Alary, M (04 de abril de 2006). "riesgo de transmisión del VIH-1 para exposición parenteral y transfusiones de sangre: una revisión sistemática y meta-análisis". SIDA (Londres, Inglaterra). 20 (6): 805 – 12. doi:10.1097/01.AIDS.0000218543.46963.6D. PMID 16549963.
- ^ "VIH en los Estados Unidos: una visión general". Centro de Control y prevención de enfermedades. De marzo de 2012.
- ^ "Se necesita una transfusión de sangre?" (PDF). Información paciente de NHS. Servicios nacionales de salud. 2011. 29 de agosto, 2012.
- ^ Centros para el Control y prevención de (enfermedades CDC), (22 de octubre de 2010). "La transmisión del VIH por transfusión---Missouri y Colorado, 2008.". MMWR. Informe semanal de morbilidad y mortalidad. 59 (41): 1335 – 9. PMID 20966896.
- ^ ONUSIDA 2011 pág. 60 – 70
- ^ "Sangre seguridad... para muy pocos". QUE. 2001. archivado de la el original en 17 de enero de 2005.
- ^ Simonds, RJ (noviembre de 1993). "La transmisión del VIH por el trasplante de órganos y tejidos". AYUDAS. 7 Suppl 2: S35-8. doi:10.1097/00002030-199311002-00008. PMID 8161444. 1 de febrero 2016.
- ^ a b c Reid, SR (28 de agosto de 2009). "uso de drogas inyectadas, las inyecciones médicas inseguras y VIH en África: una revisión sistemática". Diario de reducción de daños. 6: 24. doi:10.1186/1477-7517-6-24. PMC 2741434
 . PMID 19715601.
. PMID 19715601. - ^ a b "Información básica sobre VIH y SIDA". Centro de Control y prevención de enfermedades. De abril de 2012.
- ^ Crans, Wayne J. (01 de junio de 2010). "por qué los mosquitos no transmiten el SIDA". RCI.Rutgers.edu. La Universidad de Rutgers. Estación experimental agrícola de New Jersey Publication no. H-40101-01-93. Programa archivado de la original en 29 de marzo de 2014. 29 de marzo, 2014.
- ^ a b c d e f Coutsoudis, A; Kwaan, L; Thomson, m. (octubre de 2010). "Prevención de la transmisión vertical del VIH-1 en ámbitos de recursos limitados". Revisión experta de la terapia antiinfecciosa. 8 (10): 1163 – 75. doi:10.1586/ERI.10.94. PMID 20954881.
- ^ "Fluidos de transmisión". AIDS.gov. Estados Unidos Departamento de salud y servicios humanos. 01 de noviembre de 2011. 14 de septiembre 2012.
- ^ a b Thorne, C; Newell, ML (junio de 2007). "VIH". Seminarios en medicina fetal y neonatal. 12 (3): 174-81. doi:10.1016/j.SINY.2007.01.009. PMID 17321814.
- ^ Blanco, AB; Mirjahangir, JF; Horvath, H; Anglemyer, A; Lectura, JS (04 de octubre de 2014). «Intervenciones antirretrovirales para prevenir la transmisión del VIH de mama leche.». La base de datos Cochrane de revisiones sistemáticas. 10:: CD011323. doi:10.1002/14651858.CD011323. PMID 25280769.
- ^ Fowke Alimonti JB, bola TB, KR (2003). "Mecanismos de muerte celular, linfocitos T CD4 + en la infección por virus de inmunodeficiencia humana y SIDA". J gen Virol. 84 (7): 1649-1661. doi:10.1099/vir.0.19110-0. PMID 12810858.
- ^ Comité Internacional de taxonomía de virus (2002). "61.0.6. Lentivirus". Institutos nacionales de salud. Archivado de el original en 18 de abril de 2006. 25 de junio, 2012.
- ^ Comité Internacional de taxonomía de virus (2002). «61. Retroviridae". Institutos nacionales de salud. Archivado de el original en 17 de diciembre de 2001. 25 de junio, 2012.
- ^ Lévy, j. A. (1993). "patogénesis del VIH y supervivencia a largo plazo". AYUDAS. 7 (11): 1401 – 10. doi:10.1097/00002030-199311000-00001. PMID 8280406.
- ^ Smith, Johanna A.; Daniel, René (División de enfermedades infecciosas, centro para la virología humana, Thomas Jefferson University, Philadelphia) (2006). "siguiendo el camino de los virus: mecanismos de reparación de la explotación de la DNA del anfitrión por retrovirus". Chem Biol de ACS. 1 (4): 217-26. doi:10.1021/cb600131q. PMID 17163676.
- ^ Martínez, editado por Miguel Angel (2010). Virus y ARN de interferencia: las innovaciones actuales y tendencias futuras. Norfolk: Prensa académica de Caister. p. 73. ISBN 978-1-904455-56-1.
- ^ Gerald B. Pier, ed. (2004). Inmunología, infección e inmunidad. Washington, DC: ASM Press. p. 550. ISBN 978-1-55581-246-1.
- ^ a b c C de Zhang, Zhou S, Groppelli E, Pellegrino P, Williams I, pida prestado P, cadena BM, Jolly C (2015). "mecanismos de difusión de híbridos y activación de la célula de T forma la dinámica de la infección VIH-1". PLOS Computational Biology. 11 (4): e1004179. doi:10.1371/journal.pcbi.1004179. PMC 4383537
 . PMID 25837979.
. PMID 25837979. - ^ Alegre de C, K Kashefi, Lozano, Molina M, Sattentau QJ (2004). "HIV-1 transferencia de célula a célula a través de una sinapsis Env-inducida, dependiente de actina". Revista de Medicina Experimental. 199 (2): 283-293. doi:10.1084/Jem.20030648. PMC 2211771
 . PMID 14734528.
. PMID 14734528. - ^ Q Sattentau (2008). "evitando el vacío: propagación célula a célula del virus humanos". Naturaleza comentarios microbiología. 6 (11): 815-826. doi:10.1038/nrmicro1972. PMID 18923409.
- ^ Sigal A Kim JT, Balazs AB, E Dekel, Mayo A, Milo R, Baltimore D (2011). "propagación de célula a célula del VIH permite replicación continua a pesar de la terapia antirretroviral". Naturaleza. 477 (7362): 95-98. doi:10.1038/nature10347. PMID 21849975.
- ^ Gilbert, PB; et al (28 de febrero de 2003). "Comparación de infectividad VIH-1 y VIH-2 de un estudio de cohorte prospectivo en Senegal". Estadísticas en medicina. 22 (4): 573-593. doi:10.1002/SIM.1342. PMID 12590415.
- ^ a b Reeves, J. D.; Doms, R. W (2002). «Virus de inmunodeficiencia humana tipo 2». J gen Virol. 83 (Pt 6): 1253-65. doi:10.1099/0022-1317-83-6-1253. PMID 12029140.
- ^ Piatak, M., Jr, Saag, M. S., Yang, C. L., Clark, S. J., Kappes, C. J., Luk, C. K., Hahn, B. H., Shaw, G. M. y Lifson, J.D. (1993). "Altos niveles de VIH-1 en plasma durante todas las etapas de infección determinado por PCR competitivo". Ciencia. 259 (5102): 1749-1754. Bibcode:1993Sci... P 259,1749. doi:10.1126/Science.8096089. PMID 8096089.
- ^ Pantaleo G, Demarest JF, Kid T, Vaccarezza M, Cohen do, M Daucher, C Graziosi, Schnittman SS, Quinn TC, GM Shaw, Perrin L, Tambussi G, Lazzarin A, Sekaly RP, Soudeyns H, Corey L, Fauci AS (1997). "la naturaleza cualitativa de la respuesta inmune primaria de la infección por VIH es un prognosticator de la progresión de la enfermedad independiente del nivel inicial de viremia de plasma". Proc Natl Acad Sci U S A. 94 (1): 254-258. Bibcode:1997PNAS... P 94,254. doi:10.1073/pnas.94.1.254. PMC 19306
 . PMID 8990195.
. PMID 8990195. - ^ Hel Z, McGhee JR, Mestecky J (junio de 2006). "la infección por VIH: primera batalla decide la guerra". Tendencias Immunol. 27 (6): 274-81. doi:10.1016/j.it.2006.04.007. PMID 16679064.
- ^ Pillay, Deenan; Genetti, Anna Maria; Weiss, Robin A. (2007). "Virus de la inmunodeficiencia humana". En Zuckerman, Arie J.; et al. Principios y prácticas de virología clínica (6ª Ed.). Hoboken, N.J.: Wiley. p. 905. ISBN 978-0-470-51799-4.
- ^ Mehandru S, postes MA, K Tenner Racz, Horowitz A, Hurley A, Hogan C, Boden D, P de Racz, Markowitz M (septiembre de 2004). "infección primaria HIV-1 está asociada con agotamiento preferencial de CD4+ Células de T de sitios effector en el tracto gastrointestinal". J exp Med. 200 (6): 761-70. doi:10.1084/Jem.20041196. PMC 2211967
 . PMID 15365095.
. PMID 15365095. - ^ Brenchley JM, Kid TW, Ruff LE, precio DA, Taylor JH, Beilman GJ, Nguyen PL, Khoruts A, Larson M, Haase en DC de Douek (septiembre de 2004). "CD4+ Agotamiento de la célula de T durante todas las etapas de la enfermedad ocurre predominantemente en el tracto gastrointestinal". J exp Med. 200 (6): 749 – 59. doi:10.1084/Jem.20040874. PMC 2211962
 . PMID 15365096.
. PMID 15365096. - ^ Olson, WC; Jacobson, JM (marzo de 2009). "CCR5 anticuerpos monoclonales para el tratamiento de VIH-1.". Opinión actual en VIH y SIDA. 4 (2): 104-11. doi:10.1097/COH.0b013e3283224015. PMID 19339948.
- ^ a b Editor, Julio Aliberti, (2011). Control de la respuesta inmune innata y adaptativa durante las enfermedades infecciosas. Nueva York, NY: Springer Verlag. p. 145. ISBN 978-1-4614-0483-5.
- ^ Appay V, salsa D (enero de 2008). "activación inmune y la inflamación de la infección por VIH-1: causas y consecuencias". J. Pathol. 214 (2): 231-41. doi:10.1002/path.2276. PMID 18161758.
- ^ Brenchley JM, precio DA, Kid TW, Aser TE, Silvestri G, S Rao, Z Kazzaz, Bornstein E, Lambotte O, Altmann D, Blazar BR, Rodríguez B, Teixeira-Johnson L, Landay A, Martin JN, Hecht FM, selector de LJ, Lederman mm., Deeks SG, Douek DC (diciembre de 2006). "translocación microbiana es una de las causas de la activación inmune sistémica de infección por VIH crónica". NAT Med.. 12 (12): 1365 – 71. doi:10.1038/nm1511. PMID 17115046.
- ^ Moyer, Virginia A. (abril de 2013). "Detección de VIH: servicios de prevención de Estados Unidos Declaración de recomendación de tareas". Anales de medicina interna. doi:10.7326/0003-4819-159-1-201307020-00645.
- ^ a b Kellerman, S; Essajee, S (20 de julio de 2010). "la prueba del VIH para los niños en contextos de recursos limitados: lo que estamos esperando?". PLOS Medicine. 7 (7): e1000285. doi:10.1371/journal.pmed.1000285. PMC 2907270
 . PMID 20652012.
. PMID 20652012. - ^ a b c ONUSIDA 2011 pág. 70 – 80
- ^ a b c Schneider, E; Whitmore, S; Glynn, KM; Dominguez, K; Mitsch, A; McKenna, MT; Centros para el Control y prevención (de enfermedades CDC) (05 de diciembre de 2008). "revisada la definiciones de caso de vigilancia para la infección por VIH entre los adultos, adolescentes y niños < 18 meses y para la infección por el VIH y el SIDA entre los niños de 18 meses a < 13 años--Estados Unidos, 2008". MMWR. Recomendaciones e informes: Informe semanal de morbilidad y mortalidad. Recomendaciones e informes / centros para el Control de la enfermedad. 57 (RR-10): 1 – 12. PMID 19052530.
- ^ a b c Centros para el Control y prevención de (enfermedades CDC), (11 de abril de 2014). "Revisar la definición de caso de vigilancia para la infección por VIH, Estados Unidos, 2014.". MMWR. Recomendaciones e informes: Informe semanal de morbilidad y mortalidad. Recomendaciones e informes / centros para el Control de la enfermedad. 63 (RR-03): 1 – 10. PMID 24717910.
- ^ Crosby, R; Bounse, S (marzo de 2012). "efectividad del condón: ¿Dónde estamos ahora?". Salud sexual. 9 (1): 10 – 7. doi:10.1071/SH11036. PMID 22348628.
- ^ "Condón hechos y cifras". QUE. Agosto de 2003. 17 de enero, 2006.
- ^ Gallo, MF; Kilbourne-Brook, M; Coffey, PS (marzo de 2012). "Una revisión de la efectividad y la aceptabilidad del condón femenino para doble protección". Salud sexual. 9 (1): 18 – 26. doi:10.1071/SH11037. PMID 22348629.
- ^ a b Celum, C; Pero, JM (febrero de 2012). "base de Tenofovir la profilaxis pre-exposición para la prevención del VIH: evolución evidencia". Opinión actual en las enfermedades infecciosas. 25 (1): 51 – 7. doi:10.1097/QCO.0b013e32834ef5ef. PMC 3266126
 . PMID 22156901.
. PMID 22156901. - ^ Baptista, M; Ramalho-Santos, J (01 de noviembre de 2009). "los espermicidas, microbicidas y agentes antivirales: avances recientes en el desarrollo de nuevos compuestos multifuncionales". Mini comentarios en química medicinal. 9 (13): 1556 – 67. doi:10.2174/138955709790361548. PMID 20205637.
- ^ Siegfried, N; Muller, M; Deeks, JJ; Volmink, J (15 de abril de 2009). Siegfried, Nandi, ed. "Circuncisión masculina para la prevención de la adquisición heterosexual del VIH en los hombres". Base de datos Cochrane de revisiones sistemáticas (en línea) (2): CD003362. doi:10.1002/14651858.CD003362.pub2. PMID 19370585.
- ^ "la OMS y el ONUSIDA anuncian recomendaciones de la consulta experta sobre la circuncisión masculina para la prevención del VIH". Organización Mundial de la salud. 28 de marzo de 2007.
- ^ Larke, N (27 de mayo de 2010). "Circuncisión masculina y VIH, infecciones de transmisión sexual: una revisión". Diario británico de la enfermería (Mark Allen editorial). 19 (10): 629-34. doi:10.12968/bjon.2010.19.10.48201. PMID 20622758.
- ^ Eaton, L; Kalichman, SC (noviembre de 2009). "Aspectos conductuales de la circuncisión masculina para la prevención de la infección por el VIH". Informes actuales de HIV/SIDA. 6 (4): 187 – 93. doi:10.1007/s11904-009-0025-9. PMC 3557929
 . PMID 19849961.(suscripción requerida)
. PMID 19849961.(suscripción requerida) - ^ Kim, HH; Li, PS; Goldstein, m. (noviembre de 2010). "circuncisión masculina: África y más allá?". Opinión actual en Urología. 20 (6): 515-9. doi:10.1097/MOU.0b013e32833f1b21. PMID 20844437.
- ^ Templeton, DJ; Millett, GA; Grulich, AE (febrero de 2010). "Circuncisión masculina para reducir el riesgo del VIH y sexualmente transmitidas infecciones entre hombres que tienen sexo con hombres". Opinión actual en las enfermedades infecciosas. 23 (1): 45 – 52. doi:10.1097/QCO.0b013e328334e54d. PMID 19935420.
- ^ Wiysonge, Charles Shey; Kongnyuy, Eugene J; Shey, Muki; Muula, Adamson S; Navti, Osric B; Akl, Elie A; Lo, Ying-Ru (15 de junio de 2011). Wiysonge, Charles Shey, ed. "Circuncisión masculina para la prevención de contagio homosexual del VIH en los hombres". Base de datos Cochrane de revisiones sistemáticas. John Wiley & Sons, Ltd (6): CD007496. doi:10.1002/14651858.CD007496.pub2. PMID 21678366.
- ^ a b Marrazzo, JM; del Rio, C; Wayne, DR; Cohen, MS; Kalichman, SC; Mayer, KH; Montaner, JS; Wheeler, DP; Grant, RM; Grinsztejn, B; Kumarasamy, N; Shoptaw, S; Walensky, RP; Dabis, F; Sugarman, J; Benson, CA; La sociedad antivirus Internacional-USA, Panel (23 – 30 de julio de 2014). "la prevención del VIH en entornos de atención clínica: 2014 recomendaciones del Panel de sociedad-USA antivirales internacional.". JAMA: El diario de la Asociación Médica Americana. 312 (4): 390-409. doi:10.1001/Jama.2014.7999. PMID 25038358.
- ^ LA de Eaton, Kalichman S (diciembre de 2007). "El riesgo de compensación en la prevención del VIH: implicaciones para las vacunas, microbicidas y otras tecnologías biomédicas de prevención de VIH". Representante de curr VIH/SIDA. 4 (4): 165-72. doi:10.1007/s11904-007-0024-7. PMC 2937204
 . PMID 18366947.
. PMID 18366947. - ^ Underhill K, Operario D, Montgomery P (2008). Operario, Don, ed. "programas de abstinencia exclusiva para la prevención de la infección del VIH en países de altos ingresos". Base de datos Cochrane de revisiones sistemáticas (4): CD005421. doi:10.1002/14651858.CD005421.pub2. PMID 17943855.
- ^ Tolli, MV (28 de mayo de 2012). "efectividad de las intervenciones de Educación de pares para la prevención de VIH, prevención de embarazo en la adolescencia y promoción de la salud sexual para los jóvenes: una revisión sistemática de estudios europeos". Investigación en salud educación. 27 (5): 904 – 13. doi:10.1093/her/cys055. PMID 22641791.
- ^ Ljubojević, S; Lipozenčić, J (2010). "Infecciones de transmisión sexual y adolescencia". Acta Dermatovenerologica Croatica. 18 (4): 305-10. PMID 21251451.
- ^ Yoskowitz NA, Dr. Kaufman, Patel VL, Shortliffe EH (2008). "Los más exigentes patrones de riesgo del virus de inmunodeficiencia humana en adultos jóvenes sanos". AM J Med. 121 (4): 758-764. doi:10.1016/j.amjmed.2008.04.022. PMC 2597652
 . PMID 18724961.
. PMID 18724961. - ^ Fonner, VA; Denison, J; Kennedy, CE; O ' Reilly, K; Sudor, M (Sep 12, 2012). "Asesoramiento y pruebas voluntarias (APV para cambiar el comportamiento de riesgo relacionados con el VIH en los países en desarrollo).". La base de datos Cochrane de revisiones sistemáticas. 9: CD001224. doi:10.1002/14651858.CD001224.pub4. PMID 22972050.
- ^ a b Anglemyer, A; Rutherford, GW; Horvath, T; Baggaley, RC; Egger, M; Siegfried, N (30 de abril de 2013). "Tratamiento antirretroviral para la prevención de la transmisión del VIH en parejas serodiscordantes para el VIH.". La base de datos Cochrane de revisiones sistemáticas. 4: CD009153. doi:10.1002/14651858.CD009153.pub3. PMID 23633367.
- ^ Chou R, Selph S, Dana T, et al (noviembre de 2012). "detección de VIH: revisión sistemática para la actualización de la recomendación de la U.S. Preventive Services Task Force de 2005". Anales de medicina interna. 157 (10): 706 – 18. doi:10.7326/0003-4819-157-10-201211200-00007. PMID 23165662.
- ^ Choopanya, Kachit; Martin, Michael; Suntharasamai, Pravan; Sangkum, Udomsak; Mock, Philip A; Leethochawalit, Manoj; Chiamwongpaet, Sithisat; Kitisin, Praphan; Natrujirote, Pitinan; Kittimunkong, Somyot; Chuachoowong, Rutt; Gvetadze, J romano; McNicholl, Janet M; Paxton, Lynn; Encrespamiento, Marcel E; Hendrix, Craig W; Vanichseni, Suphak (01 de junio de 2013). "profilaxis antirretroviral para la infección por VIH en drogas intravenosas en Bangkok, Tailandia (el estudio de Tenofovir Bangkok): un aleatorio, doble ciego, controlados con placebo fase 3 ensayo". La lanceta. 381 (9883): 2083-2090. doi:10.1016/S0140-6736 (13) 61127-7. PMID 23769234.
- ^ Centros para el Control de enfermedades (CDC) (agosto de 1987). "Recomendaciones para la prevención de la transmisión del VIH en entornos de atención de salud". MMWR. 36 (Suppl 2): 1 – 18. PMID 3112554.
- ^ a b Kurth, AE; Celum, C; Pero, JM; Vermund, SH; Wasserheit, JN (marzo de 2011). «Prevención de combinación: importancia, retos y oportunidades». Informes actuales de HIV/SIDA. 8 (1): 62 – 72. doi:10.1007/s11904-010-0063-3. PMC 3036787
 . PMID 20941553.
. PMID 20941553. - ^ MacArthur, J. G.; Minozzi, S.; Martin, N.; Vickerman, P.; Deren, S.; Bruneau, J.; Degenhardt, L.; Hickman, M. (04 de octubre de 2012). "la transmisión del VIH en las personas que se inyectan drogas de tratamiento de sustitución de opiáceos: revisión sistemática y meta-análisis". BMJ. 345 (oct03 3): e5945 – e5945. doi:10.1136/bmj.e5945.
- ^ a b [Sin autores listados] (Abril de 2012). "La exposición al VIH a través del contacto con fluidos corporales". Prescrire Int. 21 (126): 100-1, 103-5. PMID 22515138.
- ^ Monterrey DT, Henderson DK, Struble KA, et al (septiembre de 2013). "Actualizado nos pautas de servicio de salud pública para el manejo de exposiciones ocupacionales a Virus de inmunodeficiencia humana y recomendaciones para la profilaxis post-exposición". Control Hosp Epidemiol de infectar. 34 (9): 875 – 92. doi:10.1086/672271. PMID 23917901.
- ^ Linden, JA (01 de septiembre de 2011). "práctica clínica. Cuidado de paciente adulto después de agresión sexual". El diario de Nueva Inglaterra de la medicina. 365 (9): 834-41. doi:10.1056/NEJMcp1102869. PMID 21879901.
- ^ Jóvenes, TN; Arens, FJ; Kennedy, GE; Laurie, JW; Rutherford, G (24 de enero de 2007). Jóvenes, Taryn, ed. "Antiretroviral profilaxis postexposición (PEP) para exposición ocupacional al VIH". Base de datos Cochrane de revisiones sistemáticas (en línea) (1): CD002835. doi:10.1002/14651858.CD002835.pub3. PMID 17253483.
- ^ Siegfried, N; van der Merwe, L; Brocklehurst, P; Sint, TT (06 de julio de 2011). Siegfried, Nandi, ed. "Antirretrovirales para reducir el riesgo de transmisión de la infección por VIH". Base de datos Cochrane de revisiones sistemáticas (en línea) (7): CD003510. doi:10.1002/14651858.CD003510.pub3. PMID 21735394.
- ^ "WHO VIH y niño alimentación técnica consulta celebrada en nombre del equipo de tarea interinstitucional (ETI) en la declaración de consenso de prevención de VIH-infecciones en mujeres embarazadas, las madres y sus bebés –" (PDF). 25 – 27 de octubre de 2006. Programa archivado (PDF) de la original en 09 de abril de 2008. 12 de marzo, 2008.
- ^ Horvath, T; MADI, A.C.; Iuppa, IM; Kennedy, GE; Rutherford, G; Lectura, JS (21 de enero de 2009). Horvath, Tara, ed. «Intervenciones para prevenir la transmisión de madre a hijo postnatal tardía del VIH». Base de datos Cochrane de revisiones sistemáticas (en línea) (1): CD006734. doi:10.1002/14651858.CD006734.pub2. PMID 19160297.
- ^ "Que valida la eliminación de la transmisión de madre a hijo del VIH y sífilis en Cuba". QUE. 30 de junio de 2015. 30 de agosto, 2015.
- ^ Reynell, L; Trkola, una (02 de marzo de 2012). "vacunas contra el VIH: una meta alcanzable?". Semanario médico suizo. 142:: w13535. doi:10.4414/SMW.2012.13535. PMID 22389197.
- ^ Los E.E.U.U. ejército oficina del Cirujano General (21 de marzo de 2011). "Prueba de vacuna de VIH en adultos tailandés". ClinicalTrials.gov. 28 de junio, 2011.
- ^ Los E.E.U.U. ejército oficina del Cirujano General (02 de junio de 2010). "Seguimiento de Thai adultos voluntarios con avance VIH infección después de la participación en un ensayo de vacuna preventiva de VIH". ClinicalTrials.gov.
- ^ Mayo, MT; Ingle, SM (diciembre de 2011). "La esperanza de vida de los adultos VIH-positivos: una revisión". Salud sexual. 8 (4): 526-33. doi:10.1071/SH11046. PMID 22127039.
- ^ a b c ONUSIDA 2011 pág. 1 – 10
- ^ a b c d Terapia antirretrovírica para la infección por VIH en adultos y adolescentes: recomendaciones para un enfoque de salud pública (PDF). Organización Mundial de la salud. 2010. pp. 19-20. ISBN 978-92-4-159976-4.
- ^ a b Directrices consolidadas en el uso de medicamentos antirretrovirales para el tratamiento y prevención de la infección por el VIH (PDF). Organización Mundial de la salud. 2013. págs. 28-30. ISBN 978-92-4-150572-7.
- ^ "Directrices para el uso de agentes antirretrovirales en adultos infectados por VIH-1 y adolescentes" (pdf). Departamento de salud y servicios humanos. 12 de febrero de 2013. p. i. 3 de enero, 2014.
- ^ Cuándo comenzar, consorcio; Sterne, JA; Mayo, M; Costagliola, D; de lobo, F; Phillips, una; Harris, R; Funk, MJ; Geskus, RB; Gill, J; Dabis, F; Miró, JM; Justicia, CA; Ledergerber, B; Fätkenheuer, G; Hogg, RS; Monforte, AD; Saag, M; Smith, C; Staszewski, S; Egger, M; Cole, SR (18 de abril de 2009). "tiempo de inicio de tratamiento antirretroviral en pacientes sin SIDA de infectadas por el VIH-1: un análisis colaborativo de estudios de cohorte VIH 18". Lanceta. 373 (9672): 1352-63. doi:10.1016/S0140-6736 (09) 60612-7. PMC 2670965
 . PMID 19361855.
. PMID 19361855. - ^ Barba, J; Feeley, F; Rosen, S (noviembre de 2009). "los resultados económicos y calidad de vida de la terapia antirretroviral para el VIH/SIDA en los países en desarrollo: una revisión sistemática de la literatura". Atención del SIDA. 21 (11): 1343-56. doi:10.1080/09540120902889926. PMID 20024710.
- ^ Orrell, C (noviembre de 2005). "Adherencia antirretroviral en un entorno de escasos recursos". Informes actuales de HIV/SIDA. 2 (4): 171-6. doi:10.1007/s11904-005-0012-8. PMID 16343374.
- ^ Malta, M; Paz, SA; MAGNANINI, MM; Bastos, FI (agosto de 2008). "adherencia al tratamiento antirretroviral para virus de inmunodeficiencia humana adquirida, síndrome de inmunodeficiencia entre usuarios de drogas: una revisión sistemática". Adicción (Abingdon, Inglaterra). 103 (8): 1242 – 57. doi:10.1111/j.1360-0443.2008.02269.x. PMID 18855813.
- ^ Nachega, JB; Marconi, VC; Van Zyl, GU; Gardner, EM; Preiser, W; Hong, SY; Molinos, EJ; Gross, R (abril de 2011). "adherencia al tratamiento VIH, resistencia a las drogas, fracaso virológico: conceptos en evolución". Dianas farmacológicas de Trastornos infecciosos. 11 (2): 167-74. doi:10.2174/187152611795589663. PMID 21406048.
- ^ Orsi, F; d'almeida, C (mayo de 2010). "Antiretroviral de la subida de los precios, excursiones o flexibilidad: un tema candente para tratamiento antirretroviral masivamente en los países en desarrollo". Opinión actual en VIH y SIDA. 5 (3): 237-41. doi:10.1097/COH.0b013e32833860ba. PMID 20539080.
- ^ Nachega, JB; Molinos, EJ; Schechter, m. (enero de 2010). "Antiretroviral terapia adherencia y retención de la atención en países de ingresos medianos y bajos ingresos: estado actual del conocimiento y la investigación de las prioridades". Opinión actual en VIH y SIDA. 5 (1): 70 – 7. doi:10.1097/COH.0b013e328333ad61. PMID 20046150.
- ^ a b c Montessori, V., prensa, N., Harris, M., Akagi, L., Montaner, J. S. (2004). "Los efectos adversos de la terapia antiretroviral para la infección por VIH". CMAJ. 170 (2): 229-238. PMC 315530
 . PMID 14734438.
. PMID 14734438. - ^ a b c Burgoyne RW, Tan DH (marzo de 2008). "prolongación y calidad de vida de los adultos infectados por el VIH tratados con terapia antiretroviral altamente activa (HAART): un acto de equilibrio". J. Antimicrob. Chemother. 61 (3): 469-73. doi:10.1093/JAC/dkm499. PMID 18174196.
- ^ Barbaro, G; Barbarini, G (diciembre de 2011). "el virus de inmunodeficiencia humana y el riesgo cardiovascular". El diario indio de investigación médica. 134 (6): 898-903. doi:10.4103/0971-5916.92634. PMC 3284097
 . PMID 22310821.
. PMID 22310821. - ^ «Resumen de las recomendaciones sobre cuándo iniciar el arte en los niños» (PDF). Directrices consolidadas de ARV, junio de 2013. De junio de 2013.
- ^ "Directrices para el uso de agentes antirretrovirales en la infección VIH pediátrica" (PDF). Departamento de salud y servicios humanos, febrero de 2014. Marzo de 2014.
- ^ "Directrices para la terapia preventiva intensificada de la tuberculosis búsqueda de casos y la isoniazida para personas que viven con el VIH en contextos con recursos limitados" (PDF). Departamento de VIH/SIDA, Organización Mundial de la salud 2011. 2011.
- ^ Laurence J (2006). "Hepatitis A y B virus inmunización en personas VIH-infectadas". Lector de SIDA. 16 (1): 15 – 17. PMID 16433468.
- ^ a b ONUSIDA 2011 pág. 150-160
- ^ Huang, L; Cattamanchi, A; Davis, JL; den Boon, S; Kovacs, J; Meshnick, S; Miller, RF; Walzer, PD; Worodria, W; Masur, H; Internacionales neumonías oportunistas asociados a VIH (IHOP), estudiar; Pulmón de VIH, estudio (junio de 2011). "VIH-asociado de pneumocystis". Procedimientos de la American Thoracic Society. 8 (3): 294-300. doi:10.1513/PaTS.201009-062WR. PMC 3132788
 . PMID 21653531.
. PMID 21653531. - ^ "tratamiento de las infecciones oportunistas entre adolescentes y adultos infectados por el VIH. Recomendaciones del CDC, los institutos nacionales de salud y el VIH Medicina Asociación infecciosa enfermedades sociedad de América.". Departamento de salud y servicios humanos. 02 de febrero de 2007.
- ^ a b Smith, [editado por] Blaine T. (2008). Conceptos de Inmunología y immunotherapeutics (4ª Ed.). Bethesda, MD: Sociedad Americana de farmacéuticos del sistema de salud. p. 143. ISBN 978-1-58528-127-5.
- ^ a b Organización Mundial de la salud (Mayo de 2003). Necesidades de nutrientes para personas viviendo con VIH/SIDA: informe de una consulta técnica (PDF). Ginebra. Programa archivado (PDF) de la original en 25 de marzo de 2009. 31 de marzo, 2009.
- ^ a b c Irlam, JH; Visser, MM; Rollins, NN; Siegfried, N (08 de diciembre de 2010). Irlam, James H, ed. "La suplementación de micronutrientes en niños y adultos con infección por VIH". Base de datos Cochrane de revisiones sistemáticas (en línea) (12): CD003650. doi:10.1002/14651858.CD003650.pub3. PMID 21154354.
- ^ Piedra, CA; Kawai, K; Kupka, R; Fawzi, WW (noviembre de 2010). "El papel del selenio en la infección por el VIH". Comentarios de nutrición. 68 (11): 671 – 81. doi:10.1111/j.1753-4887.2010.00337.x. PMC 3066516
 . PMID 20961297.
. PMID 20961297. - ^ Forrester, JE; Sztam, KA (diciembre de 2011). "Micronutrientes en VIH/SIDA: ¿existe evidencia para cambiar las recomendaciones de 2003 WHO?". El diario americano de nutrición clínica. 94 (6): 1683S – 1689S. doi:10.3945/ajcn.111.011999. PMC 3226021
 . PMID 22089440.
. PMID 22089440. - ^ Nunnari G Coco C Pinzone Señor, Pavone P, Berretta M, Di Rosa M, Schnell M, Calabrese G, B Cacopardo (2012). "El papel de los micronutrientes en la dieta de las personas infectadas por VIH-1". Biosci delantero (Elite Ed). 4: 2442-56. PMID 22652651.
- ^ Zeng L, Zhang L (2011). "eficacia y seguridad de los suplementos de cinc para adultos, niños y mujeres embarazadas con infección por VIH: revisión sistemática". Trop. Med int Health. 16 (12): 1474 – 82. doi:10.1111/j.1365-3156.2011.02871.x. PMID 21895892.
- ^ Littlewood RA, Vanable PA (septiembre de 2008). "el uso de medicina complementaria y alternativa entre personas VIH-positivas: investigación síntesis e implicaciones para el cuidado del VIH". Atención del SIDA. 20 (8): 1002-18. doi:10.1080/09540120701767216. PMC 2570227
 . PMID 18608078.
. PMID 18608078. - ^ Molinos E, Wu P, Ernst E (junio de 2005). "terapias complementarias para el tratamiento del VIH: en busca de la evidencia". Int J STD AIDS. 16 (6): 395-403. doi:10.1258/0956462054093962. PMID 15969772.
- ^ Liu JP, Manheimer E, Yang M (2005). Liu, Jian Ping, ed. "Hierbas medicinales para el tratamiento de la infección por VIH y el SIDA". Base de datos Cochrane Syst Rev (3): CD003937. doi:10.1002/14651858.CD003937.pub2. PMID 16034917.
- ^ Lutge EE, A gris, Siegfried N (2013). "El uso médico del cannabis para reducir la morbilidad y mortalidad en pacientes con VIH/SIDA". Base de datos Cochrane Syst Rev. 4 (4): CD005175. doi:10.1002/14651858.CD005175.pub3. PMID 23633327.
- ^ a b c Knoll B, B Lassmann, Temesgen Z (2007). "Estado actual de la infección por el VIH: una revisión para el tratamiento de VIH no médicos". Int J Dermatol. 46 (12): 1219 – 28. doi:10.1111/j.1365-4632.2007.03520.x. PMID 18173512.
- ^ a b Morgan D, C de Mahe, Mayanja B, JM Okongo, Lubega R, Whitworth JA (2002). "infección por VIH-1 en el África rural: ¿hay una diferencia en la mediana de tiempo a SIDA y supervivencia con respecto a los países industrializados?". AYUDAS. 16 (4): 597 – 632. doi:10.1097/00002030-200203080-00011. PMID 11873003.
- ^ Zwahlen M, Egger m. (2006). "progresión y mortalidad de los no tratados personas VIH-positivas viven en contextos de recursos limitados: actualización de literatura revisión y síntesis de evidencia" (PDF). Obligación HQ/05/422204 de ONUSIDA. Programa archivado (PDF) de la original en 09 de abril de 2008. 19 de marzo, 2008.
- ^ a b Colaboración de cohorte de tratamiento antirretroviral (2008). "la esperanza de vida de las personas en terapia de combinación antirretroviral en países de altos ingresos: un análisis colaborativo de 14 estudios de cohortes". Lanceta. 372 (9635): 293 – 9. doi:10.1016/S0140-6736 (08) 61113-7. PMC 3130543
 . PMID 18657708.
. PMID 18657708. - ^ Schackman BR, KA de Gebo, Walensky RP, Losina E, Muccio T, Sax PE, Weinstein MC, Seage GR 3, Moore RD, KA de Freedberg. (2006). "El costo de vida de la actual atención de VIH en los Estados Unidos". Cuidado Med. 44 (11): 990-997. doi:10.1097/01.MLR.0000228021.89490.2A. PMID 17063130.
- ^ van Sighem, AI; Gras, LA; Reiss, P; Brinkman, K; de lobo, F; Cohortes observacionales Nacional de ATHENA, estudio (19 de junio de 2010). "esperanza de vida de los pacientes asintomáticos infectados por el VIH recientemente diagnosticados se aproxima de los individuos no infectados". SIDA (Londres, Inglaterra). 24 (10): 1527-35. doi:10.1097/QAD.0b013e32833a3946. PMID 20467289.
- ^ a b Cheung, MC; Pantanowitz, L; Dezube, BJ (Jun-Jul de 2005). "malignidades relacionadas con el SIDA: los emergentes desafíos en la era de la terapia antiretroviral altamente activa". El oncólogo. 10 (6): 412 – 26. doi:10.1634/theoncologist.10-6-412. PMID 15967835.
- ^ Tang J, Kaslow RA (2003). "El impacto de la genética del anfitrión en la progresión de la infección y la enfermedad del VIH en la era de la terapia antiretroviral altamente activa". AYUDAS. 17 (Suppl 4): S51 – S60. doi:10.1097/00002030-200317004-00006. PMID 15080180.
- ^ Césped SD (2004). "SIDA en África: el impacto de la coinfección en la patogenia de la infección VIH-1". J. infectar. Dis. 48 (1): 1 – 12. doi:10.1016/j.jinf.2003.09.001. PMID 14667787.
- ^ Campbell GR, E Pasquier, Watkins J, et al (2004). "La región glutamine-rica de la proteína de HIV-1 Tat está implicada en apoptosis de la célula de T". J Biol Chem. 279 (46): 48197 – 48204. doi:10.1074/jbc. M406195200. PMID 15331610.
- ^ Campbell GR, Watkins JD, Esquieu D, Pasquier E, Loret EP, Spector SA (2005). "la terminal C de HIV-1 Tat modula el grado de apoptosis CD178-mediada de células T". J Biol Chem. 280 (46): 38376 – 39382. doi:10.1074/jbc. M506630200. PMID 16155003.
- ^ "Tuberculosis". Hoja informativa 104. Organización Mundial de la salud. De marzo de 2012. 29 de agosto, 2012.
- ^ Organización Mundial de la salud (2011). "control mundial de la tuberculosis 2011" (PDF). ISBN 978-92-4-156438-0. 29 de agosto, 2012.
- ^ Pennsylvania, editores, Dr. Raphael Rubin, profesor de patología, David S. Strayer, M.D., pH.d., profesor de patología, Departamento de patología y biología celular, Jefferson Medical College de Filadelfia, Thomas Jefferson University; Fundador y Editor de consulta, Gonzalo Aponte Emanuel Rubin, M.D., profesor de patología, presidente emérito del Departamento de patología y biología celular, Universidad médica de Jefferson de Thomas Jefferson University, Philadelphia, (2011). Patología de Rubin: fundaciones de clinicopathologic de la medicina (Sexta Ed.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 154. ISBN 978-1-60547-968-2.
- ^ Woods, S.; Moore, D.; Weber, E.; Grant, I. (2009). "Neuropsicología cognitiva de los trastornos neurocognitivos asociados a VIH". Revisión de Neuropsicología. 19 (2): 152-168. doi:10.1007/s11065-009-9102-5. PMC 2690857
 . PMID 19462243.
. PMID 19462243. - ^ Brown, T.; Qaqish, R. (2006). "Antiretroviral terapia y la prevalencia de osteopenia y osteoporosis: una revisión meta-analítica". SIDA (Londres, Inglaterra). 20 (17): 2165-2174. doi:10.1097/QAD.0b013e32801022eb. PMID 17086056.
- ^ Nicolás, P.K.; Kemppainen, J.K.; Canaval, G.E.; et al (febrero de 2007). "manejo de los síntomas y cuidados personales para la neuropatía periférica en la SIDA". Atención del SIDA. 19 (2): 179-89. doi:10.1080/09540120600971083. PMID 17364396.
- ^ C Boshoff, Weiss R (2002). "malignidades relacionadas con el SIDA". Naturaleza comentarios cáncer. 2 (5): 373-382. doi:10.1038/nrc797. PMID 12044013.
- ^ Yarchoan R, Tosato G, Little RF (2005). "visión de la terapia: malignidades relacionadas con el SIDA, la influencia de la terapia antiviral en patogenesia y gerencia". NAT Clin. Pract. Oncol. 2 (8): 406-415. doi:10.1038/ncponc0253. PMID 16130937.
- ^ Post, f.; Holt, S.. (2009). "Novedades en VIH y el riñón". Opinión actual en las enfermedades infecciosas. 22 (1): 43 – 48. doi:10.1097/QCO.0b013e328320ffec. PMID 19106702.
- ^ "AIDSinfo". DE ONUSIDA. 4 de marzo, 2013.
- ^ Cohen, MS; Hellmann, N; Levy, JA; Desarmar, K; Lange, J (abril de 2008). "la difusión, el tratamiento y la prevención del VIH-1: evolución de una pandemia mundial". La revista de investigación clínica. 118 (4): 1244-54. doi:10.1172/JCI34706. PMC 2276790
 . PMID 18382737.
. PMID 18382737. - ^ a b c "hoja del hecho del 2015" (PDF). DE ONUSIDA. 1 de febrero 2016.
- ^ a b "ONUSIDA reporta una reducción del 52% en nuevas infecciones por el VIH entre los niños y una reducción combinada de 33% entre adultos y niños desde el año 2001". DE ONUSIDA. 7 de octubre, 2013.
- ^ «Estadísticas: las mujeres y VIH/SIDA». amfAR. Julio de 2015. 1 de febrero 2016.
- ^ a b c d ONUSIDA 2011 pág. 20 – 30
- ^ a b c ONUSIDA 2011 pág. 40 – 50
- ^ a b c d Mandell, Bennett y Dolan (2010). CAPITULO 117.
- ^ Nuevas infecciones por el VIH entre los niños se han reducido en 50% o más en siete países en el África subsahariana, ONU SIDA, Ginebra, 25 de junio de 2013.
- ^ Centros para el Control y prevención (de enfermedades CDC) (03 de junio de 2011). "vigilancia del VIH, Estados Unidos, 1981-2008". MMWR. Informe semanal de morbilidad y mortalidad. 60 (21): 689-93. PMID 21637182.
- ^ Agencia de protección de la salud (2010). VIH en el Reino Unido: Informe 2010.
- ^ Vigilancia; riques, División de evaluación de riesgo = Le VIH et le sida au Canada: rapport de vigilancia en fecha du 31 décembre 2009 / vigilancia de la división de la et de l'évaluation des (2010). VIH y el SIDA en Canadá: informe de vigilancia al 31 de diciembre de 2009 (PDF). Ottawa: Agencia de salud pública de Canadá, centro de enfermedades transmisibles y Control de la infección, vigilancia y división de evaluación de riesgo. ISBN 978-1-100-52141-1.
- ^ "Hoja de datos del informe global" (PDF). DE ONUSIDA. 2010.
- ^ "COMPARACIÓN DE PAÍS:: VIH/SIDA-TASA DE PREVALENCIA EN ADULTOS". CIA World Factbook. 6 de noviembre, 2014.
- ^ MS de Gottlieb (2006). "neumonía por Pneumocystis, Los Ángeles. 1981". AM J salud. 96 (6): 980 – 1; discusión 982-3. doi:10.2105/AJPH.96.6.980. PMC 1470612
 . PMID 16714472. Programa archivado de la original en 22 de abril de 2009. 31 de marzo, 2009.
. PMID 16714472. Programa archivado de la original en 22 de abril de 2009. 31 de marzo, 2009. - ^ Friedman-Kien AE (octubre de 1981). "síndrome de diseminada el sarcoma de Kaposi en hombres jóvenes homosexuales". J. am. Acad. Dermatol. 5 (4): 468-71. doi:10.1016/S0190-9622 (81) 80010-2. PMID 7287964.
- ^ Hymes KB, Cheung T, Greene JB, et al (septiembre de 1981). "El sarcoma de Kaposi en homosexual hombres informe de ocho casos". Lanceta. 2 (8247): 598-600. doi:10.1016/S0140-6736 (81) 92740-9. PMID 6116083.
- ^ a b Basavapathruni, A; Anderson, KS (diciembre de 2007). "Transcripción reversa de la pandemia del VIH-1". El diario FASEB. 21 (14): 3795-3808. doi:10.1096/FJ.07-8697rev. PMID 17639073.
- ^ Centers for Disease Control (CDC) (1982). "linfadenopatía persistente, generalizada entre los hombres homosexuales". MMWR Morb Mortal cambiar Rep. 31 (19): 249-251. PMID 6808340. 31 de agosto, 2011.
- ^ Barré-Sinoussi, f el.; Chermann, J.C.; Rey, f el.; et al (1983). "Aislamiento de un retrovirus de T-lymphotropic de un paciente en riesgo de síndrome de inmunodeficiencia adquirida (SIDA)". Ciencia. 220 (4599): 868-871. Bibcode:1983Sci... 220..868B. doi:10.1126/Science.6189183. PMID 6189183.
- ^ a b Centers for Disease Control (CDC) (1982). "las infecciones oportunistas y el sarcoma de Kaposi entre los haitianos en los Estados Unidos". MMWR Morb Mortal cambiar Rep. 31 (26): 353-354; 360-361. PMID 6811853. 31 de agosto, 2011.
- ^ Gilman, lijadora L., ed. (1987). "SIDA y sífilis: la iconografía de la enfermedad". 25 de abril, 2015.
- ^ "Avances en circunstancias infernal" (PDF). Asociación Americana para el avance de la ciencia. 28 de julio de 2006. 23 de junio, 2008.
- ^ Altman LC (11 de mayo de 1982). "nuevo desorden homosexual preocupa a las autoridades de salud". El New York Times. 31 de agosto, 2011.
- ^ Kher U (27 de julio de 1982). "Un nombre para la plaga". Tiempo. Programa archivado de la original en 07 de marzo de 2008. 10 de marzo, 2008.
- ^ Centers for Disease Control (CDC) (1982). "Actualización en el síndrome de inmunodeficiencia adquirida (SIDA)-Estados Unidos". MMWR Morb Mortal cambiar Rep. 31 (37): 507-508; 513 – 514. PMID 6815471.
- ^ Gallo de RC; PS Sarin; Gelmann EP; Robert M-Guroff; E Richardson; VS Kalyanaraman; D Mann; Sidhu GD; VOLVER a Stahl; S Zolla-Pazner; J Leibowitch; Popovic M (1983). "Aislamiento del virus humano de la leucemia de células T en el síndrome de inmunodeficiencia adquirida (SIDA)". Ciencia. 220 (4599): 865-867. Bibcode:1983Sci... 220..865G. doi:10.1126/Science.6601823. PMID 6601823.
- ^ Barré-Sinoussi, f el.; Chermann, J.; Rey, f el.; Nugeyre, M.; Chamaret, S.; Gruest, J.; Dauguet, C.; Axler-Blin, C.; Vézinet-Brun, f el.; Rouzioux, C.; Rozenbaum, w el.; Montagnier, L. (1983). "Aislamiento de un retrovirus de T-lymphotropic de un paciente en riesgo de síndrome de inmunodeficiencia adquirida (SIDA)". Ciencia. 220 (4599): 868-871. Bibcode:1983Sci... 220..868B. doi:10.1126/Science.6189183. PMID 6189183.
- ^ Aldrich, ed. por Robert; Wotherspoon, Garry (2001). Quién es quién en historia gay y lesbiana. Londres: Routledge. p. 154. ISBN 978-0-415-22974-6.
- ^ Gao, f el.; Bailes, E.; Robertson, D.L.; et al (febrero de 1999). "Origen del VIH-1 en el chimpancé Pan troglodytes troglodytes". Naturaleza. 397 (6718): 436-41. Bibcode:1999Natur.397... 436G. doi:10.1038/17130. PMID 9989410.
- ^ Keele, B. F., van Heuverswyn, f el., Li, Y. Y., Bailes, E., Takehisa, J., Santiago, M. L., Bibollet-Ruche, f el., Chen, Y., L. V., Wain, Liegois, f el., Air, S., Mpoudi Ngole, E., Bienvenue, Y., Delaporte, E., Brookfield, J. F. Y., Sharp, P. M., Shaw, M. G., Peeters, M. y Hahn, B. H. (28 de julio de 2006). "Reservorios de chimpancé de pandemia y Nonpandemic HIV-1". Ciencia. 313 (5786): 523-6. Bibcode:2006Sci... 313..523K. doi:10.1126/Science.1126531. PMC 2442710
 . PMID 16728595.
. PMID 16728595. - ^ Goodier, J.; Kazazian, H. (2008). "retrotransposones revisitada: la contención y rehabilitación de parásitos". Célula. 135 (1): 23 – 35. doi:10.1016/j.Cell.2008.09.022. PMID 18854152.(suscripción requerida)
- ^ Agudo, P. M.; Bailes, E.; Chaudhuri, r. r.; Rodenburg, C. M.; Santiago, M. O.; Hahn, B. H. (2001). "los orígenes del virus del síndrome de inmunodeficiencia adquirida: Dónde y cuándo?" (PDF). Philosophical Transactions of the Royal Society B. 356 (1410): 867 – 76. doi:10.1098/RSTB.2001.0863. PMC 1088480
 . PMID 11405934.
. PMID 11405934. - ^ Kalish, M.; Wolfe, N.D.; Ndongmo, C.D.; McNicholl. J.; Robbins, K.E.; et al (2005). "Central cazadores africanos expuestos al virus de la inmunodeficiencia de los simios". Emerg infectan Dis. 11 (12): 1928-30. doi:10.3201/eid1112.050394. PMC 3367631
 . PMID 16485481.
. PMID 16485481. - ^ a b Marx PA, alcabo hay PG, Drucker E (2001). "Serial paso humano del virus de la inmunodeficiencia de los simios por inyecciones sin esterilizar y la aparición del virus de inmunodeficiencia humana epidémica en África" (PDF). Philosophical Transactions of the Royal Society B. 356 (1410): 911 – 20. doi:10.1098/RSTB.2001.0867. PMC 1088484
 . PMID 11405938.
. PMID 11405938. - ^ Worobey, Michael; Gemmel, Marlea; Teuwen, Dirk E.; Haselkorn, Tamara; Kunstman, Kevin; Bunce, Michael; Muyembe, Jean-Jacques; Kabongo, Jean-Marie M.; Kalengayi, Raphaël M.; Van Marck, Eric; Gilbert, M. Thomas P.; Wolinsky, Steven M. (2008). "Evidencia directa de la amplia diversidad del VIH-1 en Kinshasa por 1960" (PDF). Naturaleza. 455 (7213): 661-4. Bibcode:2008Natur.455... 661W. doi:10.1038/nature07390. PMC 3682493
 . PMID 18833279. (suscripción requerida)
. PMID 18833279. (suscripción requerida) - ^ a b Sousa, de João Dinis; Müller, Viktor; Lemey, Philippe; Vandamme, Anne Mieke; Vandamme, Anne-Mieke (2010). Martin, Darren P., ed. "GUD alta incidencia a principios del siglo XX crea una ventana de tiempo particularmente permisiva para el origen y la propagación inicial de cepas de VIH epidemia". PLoS uno. 5 (4): e9936. doi:10.1371/journal.pone.0009936. PMC 2848574
 . PMID 20376191.
. PMID 20376191. - ^ Malek, Amit; Rawls, Diana; Moore, Jim (2000). "Origen del VIH tipo 1 en Colonial francés de África Ecuatorial?". Investigación sobre el SIDA y retrovirus humanos. 16 (1): 5 – 8. doi:10.1089/088922200309548. PMID 10628811.(suscripción requerida)
- ^ Donald G. McNeil, Jr. (16 de septiembre de 2010). "Precursor del VIH estaba en monos durante milenios". Tiempos de Nueva York. 17 de septiembre, 2010.
Dr. Marx cree que el evento crucial fue la introducción en África de millones de jeringas baratas, producido en serie en la década de 1950.... sospecha de que el crecimiento de las ciudades coloniales es el culpable. Antes de 1910, no centro de la ciudad africana tenía más de 10.000 personas. Pero rosa de migración urbana, aumento de contactos sexuales y lleva a barrios.
- ^ Zhu, T., Korber, B. T., Nahmias, A. J., Hooper, E., agudo, M. P. y Ho, D. D. (1998). "Una secuencia africana del VIH-1 de 1959 y las implicaciones para el origen de la epidemia". Naturaleza. 391 (6667): 594-7. Bibcode:1998Natur.391... 594Z. doi:10.1038/35400. PMID 9468138.
- ^ Lederberg, redactor jefe Joshua (2000). Enciclopedia de la microbiología, (4 volumenes). (2ª ed.). Burlington: Elsevier. p. 106. ISBN 9780080548487. 9 de junio 2016.
- ^ Jackson, Regine O., ed. (2011). "Geografías de la diáspora haitiana". Routledge. p. 12. ISBN 9780415887083. 13 de marzo 2016.
- ^ a b Pépin, Jacques (2011). "El origen del SIDA". Prensa de la Universidad de Cambridge. p. 188. ISBN 9780521186377. 13 de marzo 2016.
- ^ Kolata, Gina (28 de octubre de 1987). "la muerte 1969 del muchacho sugiere SIDA invadida U.S. Varias veces". El New York Times. 11 de febrero, 2009.
- ^ a b Gilbert, M. Thomas P.; Rambaut, Andrés; Wlasiuk, Gabriela; Spira, Thomas J.; Pitchenik, Arthur E.; Worobey, Michael (20 de noviembre de 2007). "La aparición del VIH/SIDA en las Américas y más allá" (PDF). PNAS. 104 (47): 18566-18570. Bibcode:2007PNAS... 10418566G. doi:10.1073/pnas.0705329104. PMC 2141817
 . PMID 17978186.
. PMID 17978186. - ^ "Ryan White, una víctima de SIDA de América". Encyclopædia Britannica. 07 de noviembre de 2013. 16 de julio, 2015.
- ^ Ogden J, Nyblade L (2005). "en su base: estigma relacionado con el VIH en contextos" (PDF). Centro Internacional de investigación sobre la mujer. 15 de febrero, 2007.
- ^ a b c Herek GM, Capitanio JP (1999). "Estigma del SIDA y los prejuicios sexuales" (PDF). Científico del comportamiento americano. 42 (7): 1130-1147. doi:10.1177/0002764299042007006. 27 de marzo, 2006.
- ^ Snyder M, Omoto AM, Crain AL (1999). "Castigado por sus buenas obras: estigmatización para los voluntarios de SIDA". Científico del comportamiento americano. 42 (7): 1175 – 1192. doi:10.1177/0002764299042007009.
- ^ Sharma, A.K. (2012). Población y sociedad. Nueva Delhi: Concepto Pub. Co. p. 242. ISBN 978-81-8069-818-7.
- ^ Herek, GM; CAPITANIO, JP; Widaman, KF (marzo de 2002). "el estigma relacionado con el VIH y el conocimiento en los Estados Unidos: predominio y tendencias, 1991-1999". Diario americano de la salud pública. 92 (3): 371 – 7. doi:10.2105/AJPH.92.3.371. PMC 1447082
 . PMID 11867313.
. PMID 11867313. - ^ De Cock, KM; Jaffe, HW; Curran, JW (19 de junio de 2012). "La epidemiología cambiante del VIH/SIDA". SIDA (Londres, Inglaterra). 26 (10): 1205-13. doi:10.1097/QAD.0b013e328354622a. PMID 22706007.
- ^ Richard Spencer (21 de agosto de 2003). "China relaja las leyes de amor y matrimonio". El telégrafo. 24 de octubre, 2013.
- ^ Bell C, Devarajan S, Gersbach H (2003). "los costos económicos de largo plazo del SIDA: teoría y una aplicación a Sudáfrica" (PDF). Investigación del Banco Mundial documento de trabajo no. 3152. 28 de abril, 2008.
- ^ a b R más verde (2002). "SIDA e impacto macroeconómico". En S, Forsyth. Estado del arte: SIDA y economía (PDF). IAEN. págs. 49-55.
- ^ Robinson, Rachel; Okpo, Emmanuel; Mngoma, Nomusa (2015). «Intervenciones para mejorar los resultados de empleo para los trabajadores con el VIH». La base de datos Cochrane de revisiones sistemáticas. 5: CD010090. doi:10.1002/14651858.CD010090.pub2. ISSN 1469-493 X. PMID 26022149.
- ^ Sobre M (1992). "El impacto macroeconómico del SIDA en África subsahariana, la población y el Departamento de recursos humanos" (PDF). El Banco Mundial. Programa archivado (PDF) de la original en 27 de mayo de 2008. 3 de mayo, 2008.
- ^ "Estigma del SIDA". News-medical.net. 1 de noviembre, 2011.
- ^ a b "Treinta años después de SIDA descubrimiento, apreciación creciente enfoque católico". Catholicnewsagency.com. 05 de junio de 2011. 1 de noviembre, 2011.
- ^ a b "Oración de la iglesia VIH cura reclamaciones porque tres muertes'". Noticias de BBC. 18 de octubre de 2011. 18 de octubre, 2011.
- ^ "Rock Hudson anuncia que tiene SIDA-History.com este día en la historia-25/07/1985". History.com. 1 de noviembre, 2011.
- ^ Coleman, Brian (25 de junio de 2007). "Thatcher el icono gay". Nuevo estadista. 1 de noviembre, 2011.
- ^ "24 de noviembre de 1991: gigante de roca muere". BBC en este día. Noticias de BBC. 24 de noviembre de 1991. Programa archivado de la original en 21 de octubre de 2011. 1 de noviembre, 2011.
- ^ "Freddie Mercury". NNDB.com. 1 de noviembre, 2011.
- ^ Bliss, Dominic. "congelado en el tiempo: Arthur Ashe". iTENNISstore.com. 25 de junio, 2012.
- ^ "Homenaje a Arthur Ashe". La independiente. Londres. 08 de febrero de 1993. 24 de julio, 2012.
- ^ Cosgrove, Ben. "detrás de la imagen: la foto que cambió el rostro del SIDA". Revista LIFE. 16 de agosto, 2012.
- ^ "Aziga declarado culpable de asesinato de primer grado". Noticias de CTV.ca. 9 de abril, 2013.
- ^ "asesino de VIH gobernó peligroso delincuente". Noticias de CBC. 9 de abril, 2013.
- ^ "Un estafador, no un asesino". National Post. 9 de abril, 2013.
- ^ "Las leyes penales de VIH". CDC.gov. 30 de junio de 2014. 22 de noviembre, 2014.
- ^ "'Virgen cura ': tres mujeres asesinadas a 'curar' el SIDA ". Internacional Herald Tribune. 28 de febrero de 2013. 14 de septiembre 2013.
- ^ Jenny, Carole (2010). Abuso y negligencia infantil: diagnóstico, tratamiento y pruebas – consultar expertos. Ciencias de la salud de Elsevier. p. 187. ISBN 978-1-4377-3621-2.
- ^ Klot, Jennifer; Monica Kathina Juma (2011). VIH/SIDA, género, seguridad humana y violencia en el sur de África. Pretoria: Instituto de África de África del sur. p. 47. ISBN 0-7983-0253-4.
- ^ "Conocimiento público VIH y actitudes 2014" (pdf). Confianza nacional sobre el SIDA. Noviembre de 2014. p. 9. 12 de febrero, 2015.
- ^ Blechner MJ (1997). Esperanza y mortalidad: acercamientos psychodynamic a SIDA y VIH. Hillsdale, NJ: Prensa analítica. ISBN 0-88163-223-6.
- ^ Kirby DB, BA de Laris, Rolleri LA (marzo de 2007). "programas de educación sexual y el VIH: su impacto sobre comportamientos sexuales de los jóvenes en todo el mundo". Salud de J Adolesc. 40 (3): 206 – 17. doi:10.1016/j.jadohealth.2006.11.143. PMID 17321420.
- ^ Duesberg, P. H. (1988). "El VIH no es la causa del SIDA". Ciencia. 241 (4865): 514, 517. Bibcode:1988Sci... D 241,514. doi:10.1126/Science.3399880. PMID 3399880.Cohen, J. (1994). "La controversia sobre el VIH y el SIDA" (PDF). Ciencia. 266 (5191): 1642 – 1649. Bibcode:1994Sci... C 266,1642. doi:10.1126/Science.7992043. PMID 7992043. 31 de marzo, 2009.
- ^ Kalichman, Seth (2009). Negar el SIDA: teorías de la conspiración, pseudociencia y tragedia humana. Nueva York: Libros de Copernicus)Springer Science+Business Media). ISBN 978-0-387-79475-4.
- ^ Smith TC, Novella SP (agosto de 2007). "Negación del VIH en la Era de Internet". PLoS Med. 4 (8): e256. doi:10.1371/journal.pmed.0040256. PMC 1949841
 . PMID 17713982. 7 de noviembre, 2009.
. PMID 17713982. 7 de noviembre, 2009. - ^ Varios (14 de enero de 2010). "Recursos y enlaces, conexión de VIH-SIDA". Instituto Nacional de alergias y enfermedades infecciosas. 22 de febrero, 2009.
- ^ Watson J (2006). "los científicos, activistas demandan de Sudáfrica SIDA ' mire'". NAT Med.. 12 (1): 6. doi:10.1038/nm0106-6a. PMID 16397537.
- ^ Baleta A (2003). "Activistas del SIDA de Sudáfrica acusan a gobierno de asesinato". Lanceta. 361 (9363): 1105. doi:10.1016/S0140-6736 (03) 12909-1. PMID 12672319.
- ^ Cohen J (2000). "El nuevo enemigo de Sudáfrica". Ciencia. 288 (5474): 2168 – 70. doi:10.1126/Science.288.5474.2168. PMID 10896606.
- ^ Boghardt, Thomas (2009). "Operación INFEKTION bloque soviético inteligencia y su campaña de desinformación contra el SIDA". Agencia Central de inteligencia.
Lectura adicional
- Mandell, Gerald L.; Bennett, John E.; Dolin, Rafael, Ed. (2010). Mandell, Douglas y Bennett principios y práctica de enfermedades infecciosas (7ª Ed.). Philadelphia, PA: Churchill Livingstone/Elsevier. ISBN 978-0-443-06839-3.
- Programa conjunto de las Naciones Unidas sobre el VIH/SIDA (ONUSIDA) (2011). Respuesta al VIH/SIDA, la epidemia y la salud sector el progreso hacia el acceso universal (PDF). Programa conjunto de las Naciones Unidas sobre el VIH/SIDA.
Acoplamientos externos
| Campos comunes de Wikimedia tiene medios relacionados con AYUDAS. |
- VIH/SIDA en DMOZ.
- DE ONUSIDA : Programa conjunto de las Naciones Unidas sobre el VIH/SIDA.
- InfoSIDA – Información sobre tratamiento de VIH/SIDA, prevención e investigación, Departamento de salud y servicios humanos de los Estados Unidos.