Sistema del grupo sanguíneo ABO
|
|
Este artículo Necesita referencias adicionales para verificación. (Octubre de 2012) |
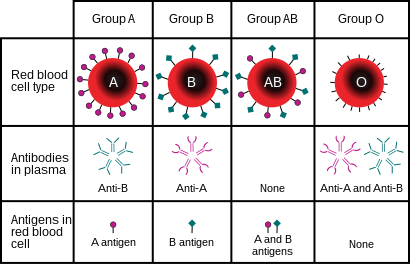
El Sistema del grupo sanguíneo ABO es el más importante tipo de sangre sistema (o sistema del grupo sanguíneo) en humanos transfusión de sangre. El asociado anti-A y anti-B anticuerpos son generalmente IgM anticuerpos, que se producen en los primeros años de vida por la sensibilización a sustancias ambientales, tales como alimentos, bacterias y virus. También están presentes en algunos otros grupos sanguíneos ABO animales, por ejemplo roedores y simios, tales como chimpancés, Bonobos, y gorilas.[1]
Contenido
- 1 Historia de los descubrimientos de los tipos de sangre
- 2 Antígenos
- 3 Papel de los antígenos ABO en medicina transfusional
- 3.1 Alteración de los antígenos ABO para transfusión
- 4 Genética
- 4.1 Subgrupos
- 4.2 Historia evolutiva y distribución
- 4.3 Teorías de origen
- 5 Papel normal en el cuerpo
- 5.1 Hemorragia y trombosis (factor von Willebrand)
- 5.2 Riesgos de enfermedad
- 5.3 Enfermedad hemolítica ABO del recién nacido
- 6 Pseudociencia
- 7 Véase también
- 8 Referencias
- 9 Lectura adicional
- 10 Enlaces externos
Historia de los descubrimientos de los tipos de sangre
El sistema del grupo sanguíneo ABO generalmente se atribuye el haber sido descubierto por el científico austríaco Karl Landsteiner, quien identificó el O, A, y tipos de sangre B en 1900.[2] Landsteiner descrito originalmente el tipo de sangre O como un tipo "C", y en partes de Europa se procesa como "0" (cero), lo que significa la falta del A o B antígeno. Landsteiner fue galardonado con el Premio Nobel de Fisiología o medicina en 1930 por su trabajo. Alfred von Decastello y Adriano Sturli descubierto el cuarto tipo, AB, en 1902.[3]

Debido a la inadecuada comunicación en ese momento, fue encontrado posteriormente el checo serologist Jan Janský independiente había pionero en la clasificación de la sangre humana en cuatro grupos,[4] Pero el descubrimiento independiente de Landsteiner había sido aceptado por el mundo científico mientras Janský permanecía en relativa oscuridad. Nomenclatura de Janský, sin embargo, todavía se utiliza en Rusia y los Estados de la ex URSS, en la cual la sangre tipo O, A, B y AB son designados respectivamente I, II, III y IV.[5] La designación A y B en relación con los grupos sanguíneos fue propuesta por Ludwik Hirszfeld.
En América, W.L. Moss publicó su trabajo (muy similar) en 1910.[6]
Ludwik Hirszfeld y E. von Dungern descubrió la heredabilidad de grupos sanguíneos ABO en 1910 – 11. Felix Bernstein demostrando el patrón de herencia de grupo sanguíneo correcto de múltiples alelos en un locus en 1924.[7] Watkins y Morgan, en Inglaterra, descubrieron que la ABO epitopos fueron otorgados por las azúcares, para ser específicos, N-acetilgalactosamina para el tipo y la galactosa para el tipo B.[8][9][10] Después de mucho publicado literatura alegando que las sustancias ABH fueron atadas a glicoesfingolípidos, Finne et al (1978) encontraron que las glicoproteínas de eritrocitos humanos contienen cadenas polylactosamine[11] contiene sustancias ABH adjunta y representan la mayoría de los antígenos.[12][13][14] Las glicoproteínas principales llevando los antígenos ABH fueron identificadas para ser la banda 3 y 4.5 banda proteínas y glicoforina.[15] Más tarde, grupo de Yamamoto demostrado que la precisa glicosil transferasa conjunto que confiere los epitopos A, B y O.[16]
Antígenos
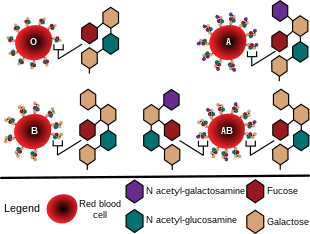

Es el principio central del sistema ABO antígenos -en este caso, azúcares físicamente exponen en el exterior glóbulos rojos -difieren entre los individuos, que tienen tolerancia inmunológica solamente hacia lo que ocurre en sus propios cuerpos. Como resultado, muchos seres humanos express isoantibodies -anticuerpos contra isoantígenos, componentes naturales presentan en los cuerpos de otros miembros de la misma especie pero no ellos mismos. Isoantibodies pueden presentar contra los antígenos b o B en personas que no se tienen los mismos antígenos en su propia sangre. Estos anticuerpos actúan como haemagglutinins, que provocan las células sanguíneas que agrupan y romperse aparte si llevan los antígenos extranjeros. Esta respuesta áspera, aunque una reacción adaptativa útil contra la infección, puede causar la muerte cuando grandes cantidades de estas células se encuentran después de un transfusión de sangre, una circunstancia que no se encuentra en la selección natural antes de la historia moderna. Porque A y B antígenos son modificados químicamente de forma precursora que también está presente en individuos de tipo O, personas con tipo A y B antígenos pueden aceptar la sangre de individuos de tipo O.
Anticuerpos anti-A y anti-B (llamados isohaemagglutinins), que no están presentes en el recién nacido, aparecen en los primeros años de vida. Los anticuerpos anti-A y anti-B son generalmente IgM tipo, que no son capaces de pasar a través de la placenta para el fetal circulación de sangre. Tipo O individuos pueden producir anticuerpos IgG tipo ABO.
El precursor de los grupos sanguíneos ABO antígenos, presente en las personas de todos los tipos de sangre común, se llama el Antígeno H. Individuos con la rara (fenotipo de Bombayhh) no expresan el antígeno H en sus glóbulos rojos. Como el antígeno H sirve como un precursor para la producción de antígenos A y B, la ausencia del antígeno H significa que los individuos también carecen de antígenos A o B también (similar al grupo sanguíneo O). Sin embargo, a diferencia de grupo O, el antígeno H está ausente, por lo tanto, los individuos producen isoantibodies al antígeno H así como en cuanto a los dos A y B antígenos. Si reciben sangre de alguien con grupo sanguíneo O, los anticuerpos anti-H se unen al antígeno H en los glóbulos rojos '(RBC) de la sangre del donante y destruir los glóbulos rojos por complemento-mediada por lisis. Por lo tanto, personas con fenotipo Bombay pueden recibir sangre de otro hh los donantes (aunque puede donar como si fueran tipo O). Algunos individuos con el grupo sanguíneo A1 también pueden ser capaces de producir anticuerpos anti-H debido a la conversión completa de todo el antígeno H a antígeno A1.
Producción del antígeno H, o su carencia en el fenotipo de Bombay, se controla en el locus del cromosoma 19 H. El lugar geométrico de H no es el mismo gen como el locus ABO, pero es epistáticas para el locus ABO, proporcionando el sustrato para los alelos A y B modificar.[17] El locus H contiene tres exones abarcan más de 5 kb de ADN genómico y codifica la fucosyltransferase que produce el antígeno H en los glóbulos rojos. El antígeno H es una secuencia de hidratos de carbono con hidratos de carbono ligado principalmente a la proteína (con una menor fracción unida a ceramida Moiety). Consiste en una cadena de β-D -galactosa, Β-D -N-acetilglucosamina, Α β-D-galactosa y 2-ligado,-L -fucosa, la cadena de estar vinculada a la proteína o ceramida.
El locus ABO, que se encuentra en el cromosoma 9, contiene siete exones que se extienden más de 18 kb de ADN genómico. El exón 7 es el más grande y contiene la mayor parte de la secuencia de codificación. El locus ABO tiene tres formas principales de alleleic: A, B y O. el alelo A codifica una glicosiltransferasa enlaces α-N-acetilgalactosamina al final del antígeno H D-galactosa, produciendo el antígeno A. El alelo B codifica una glicosiltransferasa enlaces α-D-galactosa al final del antígeno H, creando el antígeno B D-galactosa.
En el caso del alelo O, en comparación con el alelo A, el exón 6 carece de un nucleótido (guanina), que se traduce en una pérdida de la actividad enzimática. Esta diferencia, que ocurre en la posición 261, provoca una frameshift resulta en la terminación prematura de la traducción y, por ende, la degradación del mRNA. Esto resulta en el antígeno H permaneciendo invariable en el caso de grupos O.
La mayoría de los antígenos ABO se expresa en los extremos del tiempo polylactosamine principalmente a las cadenas proteína banda 3, la proteína de intercambio del anión de la membrana de RBC y una minoría de los epitopos se expresan en neutro glycosphingolipid.
Papel de los antígenos ABO en medicina transfusional
Para un donante de sangre y receptor ABO compatible para una transfusión, el destinatario no debe ser capaz de producir anticuerpos Anti-A o Anti-B que corresponden a los antígenos A o B en la superficie del donante glóbulos rojos (puesto que los glóbulos rojos son aislados de sangre antes de la transfusión, es irrelevante si la sangre del donante tiene anticuerpos en su plasma). Si corresponden los anticuerpos de la sangre del receptor y los antígenos en las células del donante rojo sangre, la sangre del donante es rechazada. En el rechazo, el destinatario puede experimentar Reacción hemolítica aguda de la transfusión (AHTR).
Además del sistema ABO, el Sistema del grupo sanguíneo RH puede afectar a la compatibilidad de la transfusión. Un individuo es positivo o negativo para el factor Rh; Esto se denota por un '+' o '−' después de su tipo ABO. Sangre es Rh negativo puede ser transfundida a una persona que es Rh positivo, pero un individuo Rh negativo puede crear anticuerpos para los glóbulos rojos Rh positivo.
Debido a esto, el tipo de sangre AB + es referido como el "receptor universal" (marcado por * abajo), ya que posee ni Anti-B o anticuerpos Anti-A en su plasma y pueden reciban sangre tanto Rh positivo y Rh negativa. Asimismo, el tipo de sangre O− se llama el "donante universal" (marcado por † abajo); puesto que sus glóbulos rojos no tienen antígenos A o B y son Rh negativo, no hay otro tipo de sangre lo rechazará.
Identificación de ABO y Rh Gene frecuencias entre las poblaciones humanas tiene varias ventajas en medicina transfusional, trasplante y riesgo de la enfermedad.[18]
|
|
Donantes | ||||||||
|---|---|---|---|---|---|---|---|---|---|
| O+ | A+ | B+ | AB + | O−† | A− | B− | AB− | ||
| Destinatarios | O+ | ✔ | ✔ | ||||||
| A+ | ✔ | ✔ | ✔ | ✔ | |||||
| B+ | ✔ | ✔ | ✔ | ✔ | |||||
| AB + * | ✔ | ✔ | ✔ | ✔ | ✔ | ✔ | ✔ | ✔ | |
| O− | ✔ | ||||||||
| A− | ✔ | ✔ | |||||||
| B− | ✔ | ✔ | |||||||
| AB− | ✔ | ✔ | ✔ | ✔ | |||||
Alteración de los antígenos ABO para transfusión
En abril de 2007, un equipo internacional de investigadores anunciada en el diario Nature Biotechnology una forma económica y eficiente para convertir sangre de tipo A, B y AB en tipo O.[19] Esto se hace mediante el uso de glicosidasa enzimas de bacterias específicas para los antígenos de grupos sanguíneos de la tira glóbulos rojos. La eliminación de la A y aún los antígenos B no aborda el problema de la Macaco de la India antígeno del grupo sanguíneo en los glóbulos de Rhesus positivo de individuos y así sangre Rhesus negativo a los donantes debe utilizarse. Se realizarán ensayos de pacientes antes de que el método puede ser confiado en vivos situaciones.
Otro enfoque del problema de sangre del antígeno es la fabricación de sangre artificial, que podrían actuar como un sustituto en caso de emergencia.[20]
Genética
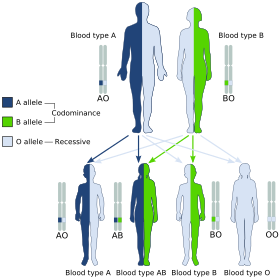
Los grupos sanguíneos son heredados de ambos padres. El tipo de sangre ABO es controlado por una sola Gene (el Gen ABO) con tres tipos de alelos deduce genética clásica: i, IA, y IB. El gen codifica una glicosiltransferasa— es decir, un enzima que modifica el hidratos de carbono contenido de la glóbulos rojos antígenos. El gen se encuentra en el brazo largo de la noveno cromosoma (9q34).
El IA alelo da tipo A, IB da tipo B, y i le da el tipo O. Como ambos IA y IB son dominantes sobre i, sólo ii la gente tiene sangre tipo O. Personas con IAIA o IAi tiene tipo A blood e individuos con IBIB o IBi tiene tipo B. IAIB ambos tienen fenotipos, porque A y B expresan una relación de dominación especial: codominancia, lo que significa que el tipo A y B los padres pueden tener un niño AB. Una pareja con tipo A y tipo B también puede tener un niño tipo O si son dos heterocigotos (IBi,IAi) El CIS-AB fenotipo tiene una sola enzima que crea ambos antígenos A y B. Los glóbulos rojos resultantes no expresan generalmente del antígeno A o B en el mismo nivel que cabría esperar en común grupo A1 o B glóbulos rojos, que puede ayudar a resolver el problema de un grupo sanguíneo genéticamente aparentemente imposible.[21]
| Herencia de grupos sanguíneos | |||||||
| Tipo de sangre | O | A | B | AB | |||
|---|---|---|---|---|---|---|---|
| Genotipo | ii (OO) | IAi (AO) | IAIA (AA) | IBi (BO) | IBIB (BB) | IAIB (AB) | |
| O | ii (OO) | O OO OO OO OO |
O o un OOO OO OO AO |
A AO AO AO AO |
O o B BO OO OO BO |
B BO BO BO BO |
A o B AO BO AO BO |
| A | IAi (AO) | O o un AO AO OO OO |
O o un AA AO AO OO |
A AO AO AA AA |
O, A, B o AB AB AO BO OO |
B o AB AB AB BO BO |
A, B o AB AA AB AO BO |
| IAIA (AA) | A AO AO AO AO |
A AO AO AA AA |
A AA AA AA AA |
A o AB AB AO AO AB |
AB AB AB AB AB |
A o AB AA AA AB AB |
|
| B | IBi (BO) | O o B BO BO OO OO |
O, A, B o AB AB AO BO OO |
A o AB AB AB AO AO |
O o B BB BO BO OO |
B BB BB BO BO |
A, B o AB AB BB AO BO |
| IBIB (BB) | B BO BO BO BO |
B o AB AB BO BO AB |
AB AB AB AB AB |
B BB BO BO BB |
B BB BB BB BB |
B o AB AB BB AB BB |
|
| AB | IAIB (AB) | A o B AO AO BO BO |
A, B o AB BO AO AA AB |
A o AB AA AA AB AB |
A, B o AB AB AO BB BO |
B o AB AB AB BB BB |
A, B o AB AA AB AB BB |
La tabla anterior resume los distintos grupos de sangre los niños pueden heredar de sus padres.[22][23][24] Los genotipos se muestran en la segunda columna y en letra pequeña para la descendencia: AO y AA tanto la prueba como tipo A; BO y BB prueba como tipo B. Las cuatro posibilidades de representan las combinaciones obtenidas cuando se toma un alelo de cada padre; cada uno tiene un 25% de probabilidades, pero algunos se producen más de una vez.
| Herencia de grupos sanguíneos por fenotipo sólo | ||||
| Tipo de sangre | O | A | B | AB |
|---|---|---|---|---|
| O | O | O o un | O o B | A o B |
| A | O o un | O o un | O, A, B o AB | A, B o AB |
| B | O o B | O, A, B o AB | O o B | A, B o AB |
| AB | A o B | A, B o AB | A, B o AB | A, B o AB |
Históricamente, los exámenes de sangre ABO fueron utilizados en prueba parental, pero en 1957 fueron capaces de usarlos como evidencia en contra de paternidad sólo el 50% de norteamericanos acusados falsamente.[25] En ocasiones, el tipo de sangre de los niños no son coherente con las expectativas - por ejemplo, un niño de tipo O puede nacer de un padre AB - debido a situaciones raras, tales como Fenotipo Bombay y CIS AB.[26]
Subgrupos
El tipo de sangre A contiene unos veinte subgrupos, de los cuales A1 y A2 son las más comunes (más del 99%). Constituye aproximadamente el 80% de toda la sangre tipo a, con A2 a1 inventando casi todo el resto.[27] Estos dos subgrupos son intercambiables en cuanto se refiere a la transfusión, pero a veces pueden surgir complicaciones en casos raros cuando teclea la sangre.[27]
Con el desarrollo de Secuenciación de ADN, ha sido posible identificar un número mucho mayor de alelos en el locus ABO, cada uno de los cuales puede ser categorizado como A, B, o O en cuanto a la reacción a la transfusión, pero que pueden ser distinguidos por las variaciones en el ADN secuencia. Hay seis comunes alelos en los individuos blancos de la Gen ABO que producen el tipo de sangre:[28][29]
| A | B | O |
|---|---|---|
| A101 (A1) A201 (A2) |
B101 (B1) | O01 (O1) O02 (O1v) O03 (O2) |
El mismo estudio también identificó 18 alelos raros, que en general tienen una débil actividad de glicosilación. Personas con alelos débiles de una lata a veces expresan los anticuerpos anti-A, aunque generalmente no son clínicamente significativos como no estable interactúan con el antígeno a la temperatura corporal.[30]
CIS AB es otra variante rara, en el cual A y B los genes se transmiten juntos de una madre soltera.
Historia evolutiva y distribución
La distribución de los grupos sanguíneos A, B, O y AB varía a lo largo del mundo, según la población. También hay variaciones en la distribución de tipo de sangre dentro de las subpoblaciones humanas.
En el Reino Unido, la distribución de frecuencias de tipo de sangre a través de la población aún muestra cierta correlación con la distribución de placenames y a las sucesivas invasiones y migraciones incluyendo Vikingos, Daneses, Sajones, Celtas, y Los normandos que contribuyeron al morfemas a la placenames y la genes a la población.[31]
Los dos alelos O comunes, O01 y O02, compartan su primer 261 nucleótidos con el grupo un alelo A01.[32] Sin embargo, a diferencia del alelo del grupo A, un guanosina Posteriormente se eliminará la base. Un prematuro codón de parada resultados de este mutación de cambio del marco. Esta variante se encuentra en todo el mundo y es probable que precede a la migración humana desde África. El alelo O01 se considera que el alelo O02 anteriores.[citación necesitada]
Algunos los biólogos evolucionistas teorizan que el IA alelo evolucionado lo más temprano posible, seguido de O (por la eliminación de un solo nucleótido, cambiando la marco de lectura) y luego IB.[citación necesitada] Esta cronología representa el porcentaje de personas en todo el mundo con cada tipo de sangre. Es consistente con los patrones aceptados de primeros movimientos de población y diferentes tipos de sangre prevalentes en diferentes partes del mundo: por ejemplo, es muy común en las poblaciones de ascendencia asiática, pero raro en los de Western B Ascendencia europea. Otra teoría afirma que existen cuatro linajes principales del gen ABO y que crear tipo O mutaciones se han producido al menos tres veces en los seres humanos.[33] De mayor a menor, estos linajes comprenden los siguientes alelos: A101/A201/O09, B101, O02 y O01. La continua presencia de los alelos O se presume para ser el resultado de equilibrio de selección.[33] Ambas teorías contradicen la teoría previamente llevada a cabo ese tipo de sangre O evolucionado lo más temprano posible.[citación necesitada]
Teorías de origen
Es posible que han comida y antígenos ambientales (bacteriana, viral, o antígenos de planta) epitopos bastante similares a los antígenos A y B de la glicoproteína. Los anticuerpos creados contra estos antígenos ambientales en los primeros años de vida pueden reacción cruzada con glóbulos rojos de ABO-incompatible que viene en contacto con durante la transfusión de sangre más adelante en vida. Anticuerpos anti-A se presumen para originar de la respuesta inmune hacia virus de la influenza, cuyos epitopos son bastante similares a la α-D-N-galactosamina en la glicoproteína A ser capaz de provocar una reacción cruzada. Anticuerpos anti-B se presumen para originan anticuerpos producidos contra Bacterias Gram-negativas, tales como E. coli, antigénico con la α-D-galactosa en la glicoproteína B.[34]
La "luz en la teoría del oscura" (DelNagro, 1998) sugieren que, cuando los virus en ciernes adquieren las membranas celulares de host de un paciente humano (en particular, del pulmón y del epitelio de la mucosa donde se expresan altamente), también tomar a lo largo de los antígenos de sangre ABO de esas membranas y que puede llevarlos a los beneficiarios secundarios donde estos antígenos pueden provocar una inmunorespuesta del anfitrión contra estos antígenos de sangre extranjera no-uno mismo. Estos antígenos virales-llevado sangre humana pueden ser responsables de recién nacidos de cebado en la producción de anticuerpos neutralizantes contra los antígenos de sangre extranjera. Apoyo para esta teoría ha salido a la luz en experimentos recientes con el VIH. VIH puede neutralizarse en in vitro experimentos usando los anticuerpos contra antígenos de grupos sanguíneos específicamente expresados en las líneas de células productoras de VIH.[35][36]
La "luz en la oscuridad teoría" sugiere una hipótesis evolutiva de la novela: hay verdadera inmunidad comunitaria, que ha desarrollado para reducir la inter-transmissibility de virus dentro de una población. Sugiere que los individuos en una población de alimentación y hacen una diversidad de moieties antigénicas únicas con el fin de mantener la población como un todo más resistentes a la infección. Un sistema ideal para trabajar con la variable recesivo alelos.[citación necesitada]
Sin embargo, es más probable que la fuerza que conduce la evolución de la diversidad de alelos es la selección dependiente de la frecuencia simplemente negativa; células con variantes raras de los antígenos de membrana se distinguen más fácilmente por el sistema inmune de patógenos con antígenos de otros hosts. Por lo tanto, individuos que poseen los tipos raros están mejor equipados para detectar agentes patógenos. La diversidad de alta dentro de la población observada en las poblaciones humanas sería, entonces, ser una consecuencia de la selección natural de las personas.[37]
Papel normal en el cuerpo
Las moléculas de hidratos de carbono en la superficie de los glóbulos rojos tienen papeles en membrana de la célula integridad, adhesión celular, transporte de la membrana de las moléculas y de actuar como receptores de ligandos extracelulares y enzimas. Antígenos ABO se encuentran tomando papeles similares células epiteliales Además de glóbulos rojos.[38][39]
Hemorragia y trombosis (factor von Willebrand)
El antígeno ABO se expresa también en la factor de von Willebrand (vWF) glicoproteína,[40] que participa en hemostasia (control de la hemorragia). De hecho, la sangre tipo O predispone a la sangría,[41] hasta el 30% de la variación genética total observada en plasma vWF es explicado por el efecto de los grupos sanguíneos ABO,[42] y las personas con sangre del grupo O normalmente tienen niveles significativamente más bajos del plasma de vWF (y Factor VIII) de hacer O no las personas.[43][44] Además, FvW se degrada más rápidamente debido a la mayor prevalencia de grupo sanguíneo O con la variante Cys1584 del vWF (un aminoácido polimorfismo en VWF):[45] el gene para el ADAMTS13 (vWF-hendiendo proteasa) asigna a la noveno cromosoma (9q34), la misma lugar geométrico como grupo sanguíneo ABO. Son más comunes entre las personas que han tenido mayores niveles de vWF accidente cerebrovascular isquémico (coagulación de la sangre) por primera vez.[46] Los resultados de este estudio encontraron que la ocurrencia no fue afectada por ADAMTS13 polimorfismo, y el factor genético sólo significativo fue el grupo sanguíneo de la persona.
Riesgos de enfermedad
En comparación con los individuos O grupo, no-O Grupo (A, B y AB) individuos tienen un 14% reduce riesgo de carcinoma de células escamosas y 4% menor riesgo de carcinoma de células basales.[47] Por el contrario, se asocia con un riesgo reducido de sangre tipo O cáncer pancreático.[48][49] Los enlaces de antígeno B con mayor riesgo de cáncer de ovario.[50] Cáncer gástrico ha divulgado para ser más común en el grupo A la sangre y menos en el grupo O.[51]
Según Glass, Holmgren, et al., los del grupo de sangre O tienen un mayor riesgo de infección con cólera, y aquellos individuos O grupos que están infectados tienen infecciones más graves. Los mecanismos detrás de esta asociación con el cólera son actualmente confusos en la literatura.[52]
Enfermedad hemolítica ABO del recién nacido
Incompatibilidades de grupo sanguíneo ABO entre la madre y el niño no causa generalmente enfermedad hemolítica del recién nacido (HDN) porque los anticuerpos a los grupos sanguíneos ABO son generalmente de la IgM tipo, que no atraviesan la placenta. Sin embargo, en una madre de tipo O, IgG Se producen anticuerpos ABO y el bebé puede desarrollar potencialmente Enfermedad hemolítica ABO del recién nacido.
Pseudociencia
Durante la década de 1930, conexión grupos sanguíneos a tipos de personalidad se hizo popular en Japón y otras regiones del mundo.[53] Por el contrario, hay algunos estudios de la ciencia positiva.[54][55]
Otros populares, pero las ideas no compatibles incluyen el uso de un dieta de grupo sanguíneo, afirma que el grupo A causa severa resacas, Grupo O se asocia con dientes perfectos, y aquellos con grupo sanguíneo A2 tienen el más alto IQs. No existe evidencia científica para apoyar estos conceptos.[56]
Véase también
- Sangre artificial
- Transfusión de sangre
- Fenotipo Bombay
- CIS AB
- Grupo sanguíneo de Kidd
- Sistema del grupo sanguíneo RH
Referencias
- ^ Maton, Anthea; Jean Hopkins, Charles William McLaughlin, Susan Johnson, Maryanna Quon Warner, David LaHart, Jill D. Wright (1993). Biología humana y salud. Englewood Cliffs, Nueva Jersey, Estados Unidos: Prentice Hall. ISBN0-13-981176-1.
- ^ Landsteiner K (1900). "Zur Kenntnis der antifermentativen, lytischen und agglutinierenden Wirkungen des Blutserums und der Lymphe". Zentralblatt Bakteriologie 27:: 357 – 62.
- ^ von Decastello A, Sturli A (1902). "Ueber die Isoagglutinine im suero gesunder und kranker Menschen". Mfinch med Wschr 49:: 1090 – 5.
- ^ Janský J (1907). "Haematologick studie u. psychotiku". Sborn. Klinick (en Checo) 8:: 85 – 139.
- ^ Erb IH (01 de mayo de 1940). "Las clasificaciones grupo sanguíneo, una súplica de uniformidad". Canadian Medical Association Journal 42 (5): 418 – 21. PMC537907. PMID20321693.
- ^ Musgo WL (1910). "Estudios sobre isoaglutininas y isohemolysins". Boletín Johns Hopkins Hospital 21:: 63-70.
- ^ Cuervo J (1993). "Felix Bernstein y el primer locus marcador humana". Genética 133 (1): 4 – 7. PMC1205297. PMID8417988.
- ^ Morgan, W. T. J. & Watkins, W. M. fr. med. Bull. 25, 30-34 (1969)
- ^ Watkins, W. M. Avances en genética humana Vol. 10 (eds Harris, H. & Hirschhorn, K.) 1 – 136 (Plenum, Nueva York, 1980)
- ^ Watkins, M. W. & Morgan, W. T. J. VOX Sang. 4, 97−119 (1959).
- ^ Finne, Krusius, Rauvala, Kekomäki, Myllylä, FEBS izquierda. 89: 111–115(1978)
- ^ Krusius, Finne, Rauvala, EUR j Biochem. 92: 289–300(1978)
- ^ Järnefelt, Rush, Li, Laine, J Biol Chem. 253: 8006–8009(1978)
- ^ Laine y fiebre en Inmunología molecular de carbohidratos complejos (Wu A., E. Kabat, Eds.) Plenum Publishing Corporation, NY Nueva York (1988)
- ^ Finne, EUR j Biochem. 104: 181-189 (1980)
- ^ Yamamoto, et al., base genética Molecular del grupo ABO sistema histo-sangre, Naturaleza 345: 229-233 (1990)
- ^ Benjamin A. Pierce (2008-02-15). Transmisión y genética de poblaciones. ISBN9781429211185.
- ^ Fareed, Mohd; Hussain, Ruqaiya; Shah, Ahsana; Afzal, Mohammad (2014). "A1A2BO y humedad relativa de las frecuencias génicas entre seis poblaciones de Jammu y Cachemira, India". Transfusión y la ciencia de aféresis. Doi:10.1016/j.transci.2014.01.014.
- ^ Liu, QP; Sulzenbacher G, Yuan H, Bennett EP, G Pietz, Saunders K, Spence J, E Nudelman, Levery SB, blanco T, Neveu JM, Lane WS, Bourne Y, Olsson ML, Henrissat B, Clausen H (abril de 2007). "Glicosidasas bacterianas para la producción de glóbulos rojos universales". NAT Biotechnol 25 (4): 454 – 64. Doi:10.1038/nbt1298. PMID17401360.
- ^ BBC
- ^ Yazer M, Olsson M, Palcic M (2006). "El fenotipo de grupo sanguíneo AB cis: lecciones fundamentales de Glicobiología". Rev Med transfus 20 (3): 207 – 17. Doi:10.1016/j.tmrv.2006.03.002. PMID16787828.
- ^ "Los patrones de herencia ABO". Patrones de herencia de grupos sanguíneos. Servicio de sangre de Cruz Roja australiana. 30 de octubre de 2013.
- ^ https://abobloodtypes.webnode.com/
- ^ https://ABO-RH-bloodtypes.yolasite.com/
- ^ Citado en "Establecer las tasas de paternidad y no-paternidad".
- ^ "Genética de entendimiento". Stanford.
- ^ a b Grupo sanguíneo A SuptypesLa Fundación de Owen. Obtenido 01 de julio de 2008.
- ^ Seltsam A, Hallensleben M, Kollmann A, Blasczyk R (2003). "La naturaleza de la diversidad y diversificación en el locus ABO". Sangre 102 (8): 3035 – 42. Doi:10.1182/sangre-2003-03-0955. PMID12829588.
- ^ Ogasawara K; Bannai M; Saitou N et al (1996). "Extenso polimorfismo del gene de grupo sanguíneo ABO: tres grandes linajes de los alelos de los fenotipos ABO comunes". Genética humana 97 (6): 777 – 83. Doi:10.1007/BF02346189. PMID8641696.
- ^ Shastry, S; Bhat, S (octubre de 2010). "El desequilibrio en la frecuencia de fenotipo A2 y A2B de grupo ABO en el sur de la India". Transfusión de sangre 8 (4): 267-270. Doi:: 10.2450/2010.0147-09 (inactivo 2014-04-03). PMC2957492. PMID20967168.
- ^ Potts, WTW (1979). "Historia y grupos sanguíneos en las islas británicas". En Sawyer PH. Establecimiento Medieval inglés. Prensa de San Martín. ISBN0-7131-6257-0.
- ^ Cserti CM, sistema del grupo sanguíneo ABO el Dzik WH (2007) y Malaria por Plasmodium falciparum. Sangre 110 (7) 2250-2258
- ^ a b Calafell, Francesc et al (septiembre de 2008). "Dinámica evolutiva del ser humano ABO Gene". Genética humana 124 (2): 123-135. Doi:10.1007/s00439-008-0530-8. PMID18629539. 24 de septiembre de 2008.
- ^ Carta al Editor: "Natural" frente a los anticuerpos regulares Diario el proteína diario editorial Springer Holanda ISSN 1572-3887 (impresión) 1573-4943 (en línea) emitir volumen 23, número 6 / agosto de 2004 categoría carta para el Editor DOI 10.1023/B:JOPC.0000039625.56296.6e página 357 tema Grupo química y ciencia de los materiales en línea fecha viernes, 07 de enero de 2005
- ^ Arendrup, M; Hansen JE; Clausen H; Nielsen C; Mathiesen LR; Nielsen JO (abril de 1991). "Al grupo de histo-sangre un antígeno anticuerpo neutraliza VIH producido por los linfocitos de donantes de sangre grupo A pero no de grupo sanguíneo B o O donantes". SIDA 5 (4): 441 – 4. Doi:10.1097/00002030-199104000-00014. PMID1711864.
- ^ Neil, SJ; McKnight A; Gustafsson K; Weiss RA (2005-06-15). "VIH-1 incorpora antígenos del grupo ABO histo-sangre que sensibilizar a los viriones a inactivación mediada por complemento". Sangre 105 (12): 4693 – 9. Doi:10.1182/sangre-2004-11-4267. PMID15728127.
- ^ Seymour RM, Allan MJ, Pomiankowski A y K Gustafsson (2004) evolución del polimorfismo humano ABO por dos presiones selectivas complementarios. Procedimientos: Ciencias biológicas 271:1065-1072.
- ^ Reid, ME; Mohandas, N (2004). "Antígenos de grupos sanguíneos glóbulos rojos: estructura y función.". Seminarios en hematología 41 (2): 93-117. Doi:10.1053/j.seminhematol.2004.01.001. PMID15071789.
- ^ Mohandas, N; Narla, un (2005). "Antígenos de grupos sanguíneos en salud y enfermedad.". Current Opinion in hematología 12 (2): 135 – 40. Doi:10.1097/01.Moh.0000153000.09585.79. PMID15725904.
- ^ DORASE, R; Goldstein J; Sussman II; Nagel RL; Tsai HM (junio de 2000). "Papel de la A y B antígenos de grupos sanguíneos en la expresión de adhesiva actividad del factor de von Willebrand". Br J Haematol. 109 (4): 857 – 64. Doi:10.1046/j.1365-2141.2000.02113.x. PMID10929042.
- ^ O ' Donnell, J; Laffan MA (agosto de 2001). "La relación entre grupo ABO histo-sangre, factor VIII y del factor de von Willebrand". Transfus Med. 11 (4): 343 – 51. Doi:10.1046/j.1365-3148.2001.00315.x. PMID11532189.
- ^ O ' Donnell, J; Boulton FE; Manning RA; Laffan MA (2002-02-01). "La cantidad de antígeno H expresado en la circulación el factor de von Willebrand es modifiedby ABO grupo sanguíneo genotipo y es un determinante del plasma de los niveles del antígeno del factor von Willebrand". Arterioscler Thromb Vasc Biol. (American Heart Association, Inc.) 22 (2): 335-41. Doi:10.1161/hq0202.103997. PMID11834538.
- ^ Gill, JC; Endres-Brooks J; Bauer PJ; Marcas WJ; Montgomery RR (junio de 1987). "El efecto del grupo sanguíneo ABO en el diagnóstico de enfermedad de von Willebrand" (Resumen). Sangre 69 (6): 1691 – 5. PMID3495304.
- ^ Shima, M; Fujimura Y et al (1995). "Plasma y genotipo de grupo sanguíneo ABO von Willebrand factor en los individuos normales". VOX Sang 68 (4): 236 – 40. Doi:10.1111/j.1423-0410.1995.tb02579.x. PMID7660643.
- ^ Bowen, DJ; Collins PW et al (marzo de 2005). "La prevalencia de la variante cysteine1584 de von Willebrand factor es aumentado en tipo 1 enfermedad de von Willebrand: Co-segregación con mayor susceptibilidad a la proteólisis ADAMTS13 pero fenotipo clínico no". Br J Haematol (Blackwell Synergy) 128 (6): 830 – 6. Doi:10.1111/j.1365-2141.2005.05375.x. PMID15755288.
- ^ Bongers T; de Maat M; Van Goor M et al (2006). "Los niveles del factor von Willebrand alto aumentan el riesgo de accidente cerebrovascular isquémico primera: influencia de ADAMTS13, inflamación y variabilidad genética". Accidente cerebrovascular 37 (11): 2672 – 7. Doi:10.1161/01.Str.0000244767.39962.F7. PMID16990571.
- ^ Xie J, Qureshi AA, Li Y, Han J; Qureshi; Li; Han (2010). "Grupo sanguíneo ABO y la incidencia de cáncer de piel". PLoS uno 5 (8): e11972. Bibcode:2010PLoSO...511972 X. Doi:10.1371/Journal.pone.0011972.
- ^ Wolpin, B. M.; Kraft, P.; Gross, M.; Helzlsouer, K.; Bueno-De-Mesquita, H. B.; Steplowski, E.; Stolzenberg-Solomon, R. Z.; Arslan, A. A.; Jacobs, J. E.; Lacroix, A.; Petersen, G.; Zheng, w el.; Albanes, D.; Allen, E. N.; Amundadottir, L.; Anderson, G.; Boutron-Ruault, M. - C.; Entierro, J. E.; Canzian, f el.; Chanock, S. J.; CLIPP, S.; Gaziano, J. M.; Giovannucci, L. E.; Hallmans, G.; Hankinson, S. E.; Hoover, R. N.; Hunter, J. D.; Hutchinson, A.; Jacobs, K.; Kooperberg, C. (2010). "El riesgo de cáncer pancreático y alelos del grupo sanguíneo ABO: resultados del consorcio cohorte cáncer pancreático". Investigación del cáncer 70 (3): 1015 – 1023. Doi:10.1158/0008-5472.CAN-09-2993. PMC2943735. PMID20103627.
- ^ Amundadottir, L.; Kraft, P.; Stolzenberg-Solomon, R. Z.; Fuchs, C. S.; Petersen, G. M.; Arslan, A. A.; Bueno-De-Mesquita, H. B.; Gross, M.; Helzlsouer, K.; Jacobs, J. E.; Lacroix, A.; Zheng, w el.; Albanes, D.; Bamlet, w el.; Berg, C. D.; Berrino, f el.; Bingham, S.; Entierro, J. E.; Bracci, P. M.; Canzian, f el.; Clavel-Chapelon, F. O.; CLIPP, S.; Cotterchio, M.; De Andrade, M.; DUELL, J. E.; Fox Jr, J. W.; Gallinger, S.; Gaziano, J. M.; Giovannucci, L. E.; Goggins, M. (2009). "Estudio de asociación del genoma identifica las variantes en el locus ABO asociadas con la susceptibilidad al cáncer de páncreas". Nature Genetics 41 (9): 986 – 990. Doi:10.1038/ng.429. PMC2839871. PMID19648918.
- ^ Gates, MA; Wolpin, BM; Cramer, DW; Hankinson, SE; Tworoger, SS (2010). "Grupo sanguíneo ABO y la incidencia de cáncer epitelial de ovario". International Journal of Cancer. Diario internacional del cáncer 128 (2): 482-486. Doi:10.1002/IJC.25339. PMC2946962. PMID20309936.
- ^ AIRD, I; Bentall, HH; Roberts, JA (1953). "Una relación entre el cáncer de estómago y de los grupos sanguíneos ABO". British Medical Journal 1 (4814): 799-801. Doi:10.1136/bmj.1.4814.799. PMC2015995. PMID13032504.
- ^ Vidrio, Roger; Holmgren J, C Haley, Khan M.R., SVENERHOLM M, B STOLL, HOSSAIN K, negro B, Yunus M, Barua D (junio de 1985). "Predisposición para la cólera de los individuos con grupo sanguíneo O. Posible significado evolutivo". American Journal of Epidemiology 121 (6): 791-796. PMID4014172. 20 de agosto de 2012.
- ^ Cruz Roja Americana, región de servicios de sangre de sur de California (n.d.). "Respuestas a las preguntas más frecuentes acerca de sangre y bancos de sangre" (PDF). Sangre: lo básico:: 4. Programa archivado de la original en 29 de noviembre de 2007. 16 de noviembre de 2007.
- ^ Sung Il Ryu, Young Woo Sohn (2007), Un informe de análisis Sociocultural, conductuales, bioquímicos sobre tipología de grupos sanguíneos ABOEl diario Coreano de Psicología Social y personalidad.
- ^ Donna K. Hobgood (2011), Rasgos de personalidad de agresión-sumisión y perfeccionismo asocian con los grupos sanguíneos ABO a través de actividades de catecolaminasHipótesis medical, 2:294-300.
- ^ Klein, Harvey G (07 de marzo de 2005). "¿Por qué la gente tiene diferentes tipos de sangre?". Scientific American. 16 de noviembre de 2007.
Lectura adicional
- Dean L (2005). "Capítulo 5: el grupo sanguíneo ABO.". Grupos sanguíneos y los antígenos de glóbulos rojos. 24 de marzo de 2007.
- Farr una (01 de abril de 1979). "Grupo sanguíneo serología--las primeras cuatro décadas (1900 - 1939)". Med Hist 23 (2): 215 – 26. Doi:10.1017/s0025727300051383. PMC1082436. PMID381816.
Enlaces externos
- ABO en BGMUT Antígeno de grupo sanguíneo mutación gen Database en NCBI, NIH
- Los grupos sanguíneos ABO, antígenos y anticuerpos explicó YouTube video educativo
- Encyclopaedia Britannica, sistema del grupo sanguíneo ABO
- Servicio Nacional de transfusión sanguínea
- Base genética molecular de ABO
|
||||||||||||||||||||||||